ОРИГИНАЛЬНЫЕ СТАТЬИ
Актуальность. Современные достижения в медицине позволяют существенно продлить жизнь пациентов с онкологическими заболеваниями, в т.ч. с раком эндометрия (РЭ). Следующая цель для медицинского сообщества заключается в возвращении прежнего уровня качества жизни (КЖ) у таких больных. Одним из основных элементов КЖ у женщин с РЭ является состояние сексуального здоровья. Поэтому необходима разработка эффективных программ реабилитации, направленных на преодоление сексуальной дисфункции у пациенток с РЭ.
Цель: оценить эффективность персонифицированной программы комплексной реабилитации в аспекте восстановления сексуальной функции у пациенток после оперативного лечения РЭ.
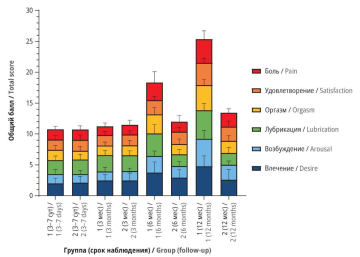
Материал и методы. Проведено проспективное рандомизированное сравнительное исследование с участием 61 женщины с РЭ. Все пациентки прошли процедуру радикального хирургического вмешательства. После операции в 1-ю неделю выполняли клинический осмотр, инструментальные обследования. Также проводили опрос пациенток с помощью анкеты для расчета индекса женской сексуальной функции (англ. Female Sexual Function Index, FSFI). Далее участниц распределили на две группы: «активной» реабилитации (n=29) и «пассивной» реабилитации (n=32). Последующее анкетирование осуществляли через 3, 6 и 12 мес после операции. На 3-м месяце после лечения у женщин, проходивших «активную» реабилитацию, была проведена коррекция программы реабилитации.
Результаты. Оценка сексуальной функции по FSFI позволила выявить сексуальную дисфункцию у всех пациенток в течение недели после проведения радикального хирургического лечения РЭ. Спустя 3 мес у женщин в обеих группах отмечено увеличение индекса FSFI. Начиная с 6-го месяца наблюдались существенные различия в скорости восстановления сексуальной функции у участниц, получавших «активную» реабилитацию, по сравнению с группой «пассивной» реабилитации. После прохождения комплексной персонифицированной 12-месячной программы реабилитации сексуальная функция пациенток основной группы улучшилась до 24,93±2,86 балла, в то время как в группе сравнения отмечена слабовыраженная тенденция к восстановлению сексуальной функции до 13,39±2,55 балла.
Заключение. Проведенное исследование указало на значительное изменение сексуальной функции у женщин, страдающих РЭ. Комплексная персонифицированная программа реабилитации продемонстрировала свою эффективность в преодолении сексуальной дисфункции, возникшей в ответ на хирургическое лечение. Полученные результаты позволят расширить доказательную базу для внедрения междисциплинарных комплексных персонифицированных программ реабилитации в рутинные клинические протоколы, чтобы улучшить КЖ пациенток после лечения РЭ.
Актуальность. Магний является одним из основных макроэлементов, участвующих в поддержании здоровья человека. Дефицит магния (ДМ) – распространенная проблема у пациентов после радикальной терапии рака, в т.ч. у женщин со злокачественными новообразованиями (ЗНО) органов репродуктивной системы. На сегодняшний день не было проведено крупномасштабных исследований распространенности ДМ в периоде реконвалесценции после онкогинекологического лечения.
Цель: клиническая оценка ДМ у пациенток в периоде реабилитации после лечения ЗНО органов репродуктивной системы.
Материал и методы. Исследование состояло из двух этапов. На первом этапе (поперечное исследование) отобраны 9168 женщин с гормонально-зависимыми состояниями (эндометриоз и гиперпластические процессы эндометрия, миомы матки, синдром поликистозных яичников) в возрасте 18–60 лет. Во второй этап (продольное исследование) включена 2101 женщина с подтвержденным ДМ, которые принимали комбинацию цитрата магния и пиридоксина. Динамику изменений оценивали через 1 мес с помощью опросника для выявления ДМ (англ. Magnesium Deficiency Questionnaire, MDQ) и сокращенного опросника качества жизни Всемирной организации здравоохранения (ВОЗКЖ-26).
Результаты. Проанализированы данные 70 (0,76%) пациенток, находившихся в восстановительном периоде после лечения ЗНО женской репродуктивной системы. Высокий риск ДМ по MDQ наблюдался у 57,1% женщин, средний риск – у 37,1%, а у 5,7% ДМ отсутствовал. По данным биохимического анализа крови ДМ обнаруживался у 76,9% пациенток. Уже через 1 мес после назначения препаратов магния высокая вероятность ДМ по MDQ снизилась до 16,7%, а средний риск составлял 66,7%. Отсутствие ДМ определялось у 16,7% женщин. В плазме крови ДМ выявлен в 33,3% случаев. В исследуемой группе установлено достоверное снижение распространенности судорог, нервозности, мышечной слабости. При анализе результатов по ВОЗКЖ-26 подтверждено улучшение показателей качества жизни пациенток (физическое и психологическое состояние, окружение).
Заключение. Представленные данные обосновывают важность раннего выявления и коррекции ДМ у женщин, находящихся в реабилитационном периоде после лечения ЗНО органов репродуктивной системы. Повышение настороженности врачей, проведение динамического наблюдения за содержанием магния ускорят постановку диагноза, что необходимо для предотвращения развития связанных с ДМ осложнений и повышения качества жизни пациенток.
ОБЗОРНЫЕ СТАТЬИ
Нейрореабилитация – это совокупность мероприятий, направленных на восстановление физического и психического состояния человека на фоне заболеваний нервной системы с наличием неврологического дефицита различной степени выраженности. В структуре патологий нервной системы большая доля нейрореабилитационных мероприятий приходится на реабилитацию в нейрохирургии, особенно после оперативных вмешательств по поводу доброкачественных новообразований головного мозга. Хотя доброкачественные опухоли можно полностью излечить, у пациентов данного профиля весьма часто наблюдаются двигательные нарушения, ухудшение когнитивных функций и психоэмоциональные колебания. Кроме того, достаточно распространена такая неврологическая симптоматика, как судорожные эпилептические припадки, головная боль и дисфагия. Для больных с функциональными нарушениями, вызванными самой опухолью и/или дисфункцией, связанной с лечением, необходим индивидуально подобранный междисциплинарный реабилитационный комплекс мероприятий, которые целесообразно начинать в раннем послеоперационном периоде. В статье представлены общие принципы и основные существующие в наше время методы нейрореабилитации пациентов с доброкачественными опухолями головного мозга, доказавшие свою эффективность и высокий профиль безопасности. С каждым годом количество таких методик увеличивается, что расширяет возможности реабилитации и восстановления прооперированных нейрохирургических больных.
Актуальность. Диагностика, лечение и реабилитация новорожденных с повреждением тканей центральной нервной системы (ЦНС) являются актуальной проблемой современного медицинского сообщества. Ранняя диагностика гипоксически-ишемических нарушений ЦНС – ключевой элемент в стратегии ведения новорожденных с выявленной асфиксией. Поиск чувствительных и специфичных диагностических инструментов позволит улучшить прогноз исхода заболевания и эффективность проводимой реабилитации.
Цель: выделить перспективные сывороточные биомаркеры повреждения тканей головного мозга для скрининга и мониторинга состояния новорожденных.
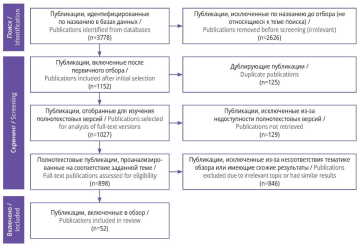
Материал и методы. Поиск публикаций проведен автоматически в научных базах данных PubMed/MEDLINE, Google Scholar, ScienceDirect и электронной библиотеке eLibrary, а также вручную в поисковых системах Яндекс, Google. Последующий отбор исследований выполнен с учетом рекомендаций PRISMA. Из обнаруженных 3778 публикаций в обзор включены 52.
Результаты. Представлены перспективные биомаркеры повреждения головного мозга, определяемые в сыворотке крови у новорожденных: дипептидилпептидаза-4, ряд цитокинов, нейронспецифичная енолаза (НСЕ), бутилкарнитин, кальций-связывающий белок B S100 (S100B), F2-изопростаны, ядросодержащие эритроциты, а также некоторые другие биомаркеры, изменение уровня которых коррелировало с выраженностью нарушения тканей ЦНС.
Заключение. Дисфункция гематоэнцефалического барьера вызывает появление в сыворотке крови высокоспецифичных белков повреждения нейронов и глии, в частности S100B и НСЕ, которые можно определить как биомаркеры. Необходимо расширять доказательную базу и валидацию использования указанных биомаркеров с целью последующего внедрения в клинические рекомендаций по ведению пациентов с повреждением тканей ЦНС в раннем постнатальном периоде для своевременной диагностики и коррекции реабилитационных мероприятий.
Актуальность. Продолжительное течение хронических заболеваний, некоторые виды лечения, а также отдельные социальные факторы оказывают существенное стрессовое воздействие на пациентов молодого возраста. Современные методы реабилитации направлены на восстановление функциональной активности организма и пополнение утраченных адаптационных резервов. Однако ключевые особенности адаптации детей к стрессовым нагрузкам не изучены полностью.
Цель: раскрыть ключевые особенности механизмов адаптации к стрессовым воздействиям у детей.
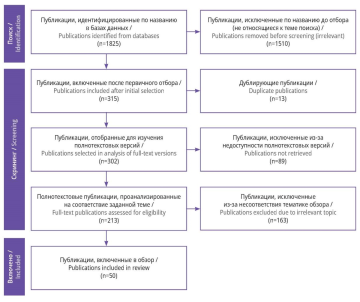
Материал и методы. Поиск и отбор публикаций проводили с учетом рекомендаций PRISMA в научных базах данных PubMed/MEDLINE, ScienceDirect, Google Scholar и электронных библиотеках eLibrary, Cochrane Library, а также дополнительно в поисковых системах Яндекс и Google. Обнаружено 1825 публикаций, из которых после отбора 50 включено в обзор.
Результаты. Отмечен низкий уровень адаптационных резервов у детей для сопротивления стрессовым воздействиям, среди ключевых причин которого – недостаточное количество минералов и микроэлементов, поступающих в организм с пищей. При этом снижение адаптационных возможностей зачастую проходит скрыто и требует пристального мониторинга. В качестве средств профилактики истощения и восстановления функциональной активности представлены рекомендации, позволяющие оказать ребенку поведенческую и психологическую поддержку. Дополнительно показана эффективность магнийсодержащих препаратов в восстановлении адаптационных резервов у детей.
Заключение. Чрезмерные стрессовые нагрузки у детей и подростков оказывают пагубное влияние на их физическое и психическое благополучие, способность регулировать собственное поведение и могут быть причиной ряда хронических заболеваний во взрослом периоде жизни. Своевременно оказанная психологическая поддержка, контроль питания и нормализация биологических ритмов позволят существенно увеличить адаптационные резервы и снизить вероятность хронических заболеваний в дальнейшем, а также нагрузку на систему здравоохранения в целом.
Актуальность. Спинальная мышечная атрофия (СМА) – тяжелое нервно-мышечное заболевание, которое сопровождается прогрессирующей слабостью проксимальных мышц и угрожает развитием паралича. Большинство пациентов с СМА являются детьми. Для абилитации и реабилитации детей с СМА требуется мультидисциплинарный подход с формированием команды специалистов, непрерывный контроль состояния здоровья ребенка.
Цель: представить предлагаемые в настоящее время мировым научным сообществом и практическим здравоохранением методы мониторинга клинического состояния и мероприятия по реабилитации детей с СМА 1–3-го типов, следование которым позволило бы им достичь максимально возможного уровня независимой жизни и мобильности, а также предотвратить или отсрочить развитие осложнений.
Материал и методы. Поиск первоисточников осуществлен в электронных базах данных Cochrane Library, Clinical Еvidence, Google Scholar, PubMed/MEDLINE, а также в Государственном реестре лекарственных средств Минздрава России, справочно-правовой системе «КонсультантПлюс», сервисах Google и Яндекс. Использованы ключевые слова и их комбинации на русском и английском языках, в т.ч. сокращенные обозначения: «спинальная мышечная атрофия», «СМА у детей», «нейромышечные заболевания», «нейромышечная дегенерация», «абилитация СМА», «реабилитация СМА», «физиотерапевтическое лечение СМА», «руководство по питанию при СМА», «упражнения при СМА», «физиотерапия СМА», «контрактуры СМА», «сколиоз СМА», «консенсус СМА», “spinal muscular atrophy”, “SMA in children”, “neuromuscular diseases”, “neuromuscular degeneration”, “SMA habilitation”, “SMA rehabilitation”, “SMA physiotherapy management”, “SMA nutrition guidelines”, “SMA exercise”, “SMA physical therapy”, “SMA contractures”, “SMA scoliosis”, “SMA consensus”. Принцип формирования обзора заключался во всестороннем представлении методов абилитации и реабилитации детей с СМА, поэтому отбирались материалы по лечебным практикам, социальному, психологическому, правовому и медико-экспертному ведению таких пациентов. Проанализированы работы, опубликованные за последние 10 лет, а также более ранние, представляющие весомый научный интерес. Исходно было получено 327 литературных источников, включая обзоры, метаанализы, результаты клинических исследований, материалы советов экспертов, клинические рекомендации и рекомендации научных сообществ по теме СМА 1–3-го типов у детей. После удаления дубликатов и проверки приемлемости публикаций в соответствии с критериями включения и невключения в обзор вошло 100 научных работ.
Результаты. Представлена реабилитационная команда специалистов, привлекаемая для ведения пациентов детского возраста с СМА. Описаны методы медицинской реабилитации, включающие управление дыханием, физические упражнения и растяжку, физиотерапию, управление питанием, ортезирование и ортопедию, симптоматическую фармакотерапию, техническую мобильность, технологический и эргометрический менеджмент, зоотерапию, хирургическое вмешательство на позвоночнике и суставах. Освещены вопросы эмоциональной, психологической и поведенческой, социальной, образовательной (в т.ч. генетическое консультирование) поддержки семьи. Рассмотрены консенсусные заявления ведущих экспертов по СМА, клинические рекомендации, практики научных сообществ.
Заключение. В научной литературе представлены различные методы лечения СМА 1–3-го типов у детей с учетом мультидисциплинарного подхода и мониторинга профессиональной командой, состоящей из специалистов разных областей медицины. Помимо вопросов традиционной терапии рассматриваются новые методы сочетанного лечения заболевания (традиционное ведение + модифицирующая СМА-терапия), а также вопросы социального, психологического, правового и медико-экспертного сопровождения. Пациенты с СМА нуждаются в структурированной программе комплексной реабилитации, которая должна разрабатываться на индивидуальной основе.
Актуальность. Достижения медицины позволили существенно увеличить продолжительность жизни пациенток с онкогинекологическими заболеваниями. На текущий момент одной из ключевых задач системы здравоохранения является восстановление и поддержание качества жизни онкологических больных, что актуализирует вопросы оптимизации системы реабилитации.
Цель: представить особенности организации реабилитационных мероприятий у пациенток с онкологическими заболеваниями гинекологического профиля.
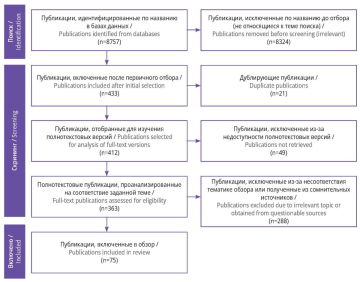
Материал и методы. В обзор включено 75 публикаций на русском и английском языках, найденных в научных базах данных PubMed/MEDLINE, Google Scholar, ScienceDirect и онлайн-библиотеках eLibrary, КиберЛенинка, Cochrane Library, а также на сайтах научных сообществ и организаций. Отбор публикаций проведен с учетом рекомендаций PRISMA.
Результаты. Порядок оказания реабилитационной помощи пациенткам онкогинекологического профиля в отдельных аспектах схож с таковым при других онкологических заболеваниях. Показана эффективность нутритивной поддержки, лечебной физической культуры, физиотерапии и психологической помощи в восстановлении качества жизни и предотвращении развития осложнений. При проявлении дистресса, глубоких негативных психоэмоциональных нарушений, влияющих на физиологические процессы организма, хороший эффект оказывают йога, арт-терапия, когнитивно поведенческая терапия, гипнотерапия, трудотерапия и танцевально-двигательная терапия. Однако реабилитация у пациенток с онкологическими заболеваниями репродуктивных органов имеет ряд особенностей: необходимо проводить мониторинг состояния сексуальной функции и развития болевого синдрома, а также оказывать персонифицированную реабилитационную помощь. Данная специфика связана с изменениями гормонального фона, осложнениями после хирургического вмешательства и закрытостью пациенток при обсуждении вопросов сексуального здоровья.
Заключение. Реабилитация женщин после лечения онкогинекологических заболеваний восстанавливает утраченное благополучие, однако текущих мер поддержки недостаточно. Оказание комплексной персонифицированной реабилитации таким пациенткам в России не носит обязательного характера, что сказывается на длительности и эффективности восстановления здоровья женщин. Дальнейшее развитие реабилитационной помощи, в т.ч. через повсеместное внедрение комплексной реабилитации, позволит повысить ее качество и снизить финансовую нагрузку на систему здравоохранения.
ISSN 2949-5881 (Online)