Перейти к:
Современные подходы к реабилитации после ампутаций конечностей
https://doi.org/10.17749/2949-5873/rehabil.2024.37
Аннотация
Актуальность. Качество жизни пациентов является одним из определяющих факторов в выборе подхода к лечению заболевания и стратегии реабилитации. Однако в ряде клинических случаев единственным эффективным методом купирования жизнеугрожающего состояния остается ампутация конечности, требующая проведения обязательной медицинской реабилитации пациента.
Цель: обобщить современные подходы к оказанию реабилитационной поддержки пациентам после ампутации конечностей.
Материал и методы. Поиск и скрининг материалов для обзора осуществлены с учетом рекомендаций PRISMA. В качестве источников использованы международные научные базы данных PubMed/MEDLINE, ScienceDirect, Google Schoolar, а также отечественные онлайн-библиотеки eLibrary, КиберЛенинка. Отдельные публикации, представленные в обзоре, найдены с помощью поисковых сервисов. Среди 2602 обнаруженных работ 55 всецело отвечали критерям отбора.
Результаты. В исследованиях показана значимость выбранной техники проведения ампутации конечности в вопросах возникновения осложнений и размера сбереженной ткани пациента. Решения, принятые на этапе хирургического лечения, закономерно отражаются на выборе подхода и инструментов реабилитации. Далее проводится оценка состояния больного согласно Международной классификации функционирования, ограничений жизнедеятельности и здоровья, определяются ключевые потребности пациента в нутритивной, медикаментозной поддержке и изделиях медицинского назначения. Существенное внимание в планировании реабилитации после ампутации конечности уделяется мероприятиям, снижающим частоту развития осложнений. Цель заключается в полном восстановлении мобильности, самостоятельности и социальной активности пациента, несмотря на наличие дефекта. Реабилитация больных данного профиля имеет ряд особенностей в зависимости от пересеченной конечности, однако общий акцент мультидисциплинарные реабилитационные команды (МДРК) делают на лечебной физической культуре, массаже, протезировании, физиотерапии, медикаментозной поддержке и психологической помощи.
Заключение. Анализ современных подходов к проведению реабилитации у пациентов, перенесших ампутацию конечности, показал важность восстановительного этапа и необходимость работы МДРК для определения оптимальной стратегии. Бионические протезы позволяют практически полностью компенсировать утрату мобильности и самостоятельности, вне зависимости от места пересечения конечности, что позволяет достичь заявленной цели медицинской реабилитации. Однако такая эффективность достигается после обучения на специализированных протезно-ортопедических предприятиях или в лечебных учреждениях, сотрудничающих с этими организациями.
Ключевые слова
Для цитирования:
Александров А.Г. Современные подходы к реабилитации после ампутаций конечностей. Реабилитология. 2024;2(4):359-368. https://doi.org/10.17749/2949-5873/rehabil.2024.37
For citation:
Aleksandrov A.G. Current approaches to rehabilitation after limb amputations. Journal of Medical Rehabilitation. 2024;2(4):359-368. (In Russ.) https://doi.org/10.17749/2949-5873/rehabil.2024.37
ВВЕДЕНИЕ / INTRODUCTION
В последнее время качество жизни пациентов является одним из определяющих факторов в выборе подхода к лечению заболевания и определении стратегии реабилитации, что связано с существенным увеличением продолжительности жизни человека. Так, по данным Всемирной организации здравоохранения за 2020 г., в России отмечено увеличение продолжительности жизни с 65,3 до 73,2 года, а продолжительность жизни в относительно здоровом состоянии – с 57,3 до 64,2 года за период наблюдения с 2000 по 2019 гг. Это отчасти связано с развитием медицинской науки и оптимизацией системы здравоохранения [1].
В медицинской практике нередки случаи, когда необходимо провести радикальное хирургическое вмешательство с целью лечения заболевания или купирования тяжелого состояния пациента. К таким операциям относят резекцию, экстирпацию, а также ампутацию органа. Все они высокоэффективны для купирования или лечения заболевания, однако требуют оказания реабилитационной помощи из-за существенного снижения качества жизни. Особенно выражена потребность в оказании медицинской помощи со стороны мультидисциплинарной реабилитационной команды (МДРК) после проведения операции по ампутации конечности. Пациенты сталкиваются с необходимостью модификации образа жизни, коррекции осложнений и принятия своего тела после хирургического вмешательства, что требует квалифицированной поддержки со стороны специалистов различного профиля [2–5].
Учитывая высокую частоту военных конфликтов в последние 25 лет, проблема восстановления качества жизни больных, перенесших травматическую ампутацию конечности или ампутацию вследствие острой ишемии конечности, приобрела особую актуальность. Необходима систематизация современных методов ведения таких пациентов на восстановительном этапе.
Цель – обобщить современные подходы к оказанию реабилитационной поддержки пациентов после ампутации конечностей.
МАТЕРИАЛ И МЕТОДЫ / MATERIAL AND METHODS
Поиск публикаций / Search for publications
Процедура поиска публикаций, посвященных изучению современных подходов к ведению пациентов на восстановительном этапе после ампутации конечности, проведена в международных научных базах данных PubMed/MEDLINE, ScienceDirect, Google Schoolar, а также отечественных онлайн-библиотеках eLibrary, КиберЛенинка. Отдельные работы, представленные в обзоре, найдены с помощью поисковых сервисов.
Использовались следующие поисковые слова и их комбинации: «ампутация нижней конечности», «ампутация верхней конечности», «реабилитация», «осложнения ампутации», «физические упражнения при ампутации», «физиотерапия при ампутации», «протезы», «массаж при ампутации», “amputation of the lower limb”, “amputation of the upper limb”, “rehabilitation”, “complications after amputation”, “physical exercises after amputation”, “physiotherapy after amputation”, “prostheses”, “massage after amputation”.
Отбор публикаций / Selection of publications
Схема отбора публикаций в соответствии с рекомендациями PRISMA представлена на рисунке 1. В общей сложности в процессе поиска найдено 2602 работы. После ознакомления с названиями исключено 2493 публикации, среди оставшихся 109 обнаружено 7 дублирующих. Не удалось получить доступ к 18 полнотекстовым версиям статей.
Далее проводилась оценка 84 полнотекстовых публикаций на предмет соответствия теме обзора, качества источника и уникальности работы. В результате из 2602 найденных статей 55 всецело отвечали критериям отбора и были рассмотрены подробно.
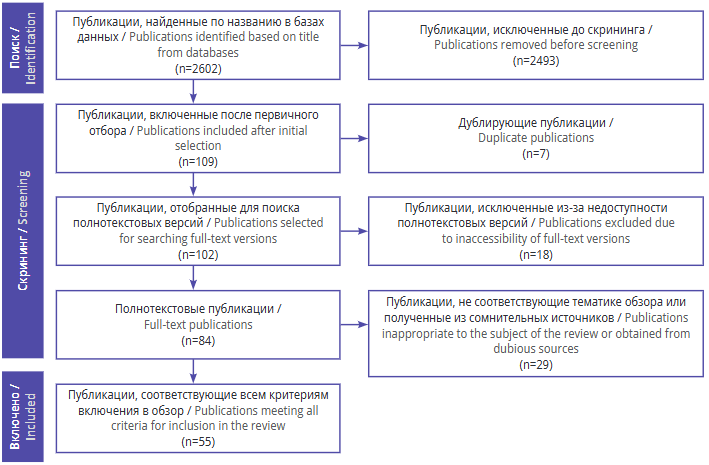
Рисунок 1. Блок-схема отбора публикаций с учетом рекомендаций PRISMA (англ. Preferred Reporting Items for Systematic reviews and Meta-Analyses)
Figure 1. PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analyses) workflow for selection of publications
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ / RESULTS AND DISCUSSION
Причины ампутации конечностей / Causes of limb amputation
Под ампутацией подразумевают первично-реконструктивное хирургическое вмешательство, при котором проводят усечение конечности на удалении от патологического очага, формируют условия для заживления ампутационной раны и подготавливают культю к протезированию. Данный вид операции выполняют по жизненным показаниям и при невозможности сохранить пораженную часть конечности [6].
Ампутации проводят при лечении травмы конечности, например при боевых ранениях, осложненных переломах и других травмах, в результате которых происходит полный или частичный отрыв конечности. К причинам ампутации относят также атеросклероз сосудов, острую ишемию конечности, осложнения при сахарном диабете, инфекционные заболевания, ожоги, обморожения, онкологические заболевания, а также врожденные пороки развития и дефекты конечностей [6–11].
Основные техники исполнения ампутации / Вasic amputation techniques
От выбранной методики проведения ампутации конечности зависит качество сформированной культи, которая будет основой для закрепления протеза. В то же время перед хирургом стоит выбор оптимальной техники операции, в результате которой будет сохранено наибольшее количество тканей пациента, а риск появления порочной культи будет минимален. Выделяют по меньшей мере три техники проведения ампутации: круговую (циркулярную), овальную (эллипсоидную) и лоскутную [12].
Круговая техника
Круговую технику проведения ампутации считают консервативной, т.к. она применяется со времен Гиппократа, Цельса и Галена. Отсечение проводят перпендикулярно конечности. В свою очередь, данная техника подразделяется на три вида в зависимости от количества групп манипуляций: одномоментная, двухмоментная и трехмоментная [12][13–15].
Одномоментная круговая ампутация выполняется путем проксимального оттягивания кожи, подкожной клетчатки и отсечения конечности в одной плоскости, мягкие ткани пересекают ампутационным ножом, а кость перепиливают. Данную технику применяют у ослабленных пациентов. При наличии у больного анаэробной инфекции в конечности, не поддающейся терапии, используют схожий метод ампутации, за исключением манипуляции с оттягиванием кожи и подкожной клетчатки. Такую технику одномоментной круговой ампутации также называют гильотинной. Гильотинная ампутация является наиболее простой в исполнении и позволяет аэрировать мягкие ткани культи для предотвращения распространения анаэробной микрофлоры, но в то же время требует проведения реампутации с целью устранения порочной культи.
Двухмоментную круговую ампутацию проводят путем первоначального пересечения ампутационным ножом кожи и верхних слоев мягких тканей и повторного пересечения по краю сократившейся кожи. Данный способ позволяет сохранить часть поверхностных тканей для формирования культи.
Трехмоментная круговая ампутация, также именуемая конусо-круговой, позволяет наилучшим способом для круговой техники подготовить ткани для формирования культи. Этот метод представляет собой улучшение двухмоментной круговой техники, которое заключается в оттягивании кожи и подкожной клетчатки в проксимальном направлении после пересечения всех мягких тканей конечности. Далее проводят пересечение всех тканей по границе смещенной кожи. Однако данный способ ампутации невозможен в участках конечностей, где скелет в зоне пересечения представлен двумя костями, а также отнимает наибольшее количество ткани у пациента.
Овальная техника
Овальный способ ампутации отличается от кругового тем, что пересечение конечности проводят не перпендикулярно, а под углом. Данная техника применяется при пересечении конечности в области суставов, однако является относительно сложной в исполнении [12][16].
Лоскутная техника
Лоскутные техники подразумевают пересечение конечности таким образом, чтобы была возможность сформировать языкообразные лоскуты, закрывающие раневую поверхность культи. Особенностью данного способа является необходимость проведения расчетов необходимого размера лоскута и выбора поверхности, из которой лоскут будет сформирован. Следует отметить, что эта техника относительно сложна в исполнении и нецелесообразна при проведении неотложной операции [12][17–19].
Выбор стратегии реабилитации / Choosing rehabilitation strategy
Решения, принятые на этапе хирургического лечения, вполне закономерно отражаются на выборе подхода и инструментов реабилитации.
Оценка по МКФ
Реабилитация больных, перенесших ампутацию конечности, строится на основе диагноза, поставленного по Международной классификации функционирования, ограничений жизнедеятельности и здоровья (МКФ). В процессе постановки диагноза оценивают состояние здоровья пациента на уровнях «функции организма», «структуры организма» и «активности и участия» [2][20].
В рамках оценки функциональной активности уделяют внимание «умственным функциям», «сенсорным функциям и боли», «функциям сердечно-сосудистой, кровеносной, иммунной и дыхательной систем», «нейромышечным, скелетным и связанным с движением функциям», «мобильности», «самообслуживанию», «бытовой жизни», «жизни в сообществах, общественной и гражданской жизни». Также определяют ключевые потребности пациентов в нутритивной, медикаментозной поддержке и изделиях медицинского назначения [20].
Изучают состояние общих умственных способностей, основанных на физиологических и психологических механизмах, которые позволяют непрерывно стремиться к удовлетворению определенных потребностей и достижению целей (данная функция закреплена в домене b130). Проводят оценку специфических умственных функций, которые относятся к чувственным и аффективным компонентам мышления (b152 «Функции эмоций»). Оценку боли проводят в соответствии с доменом b280 «Ощущение боли», под которым понимают неприятное чувство, которое указывает на фактическое или потенциальное повреждение структуры тела. Оценивают функциональный резерв выносливости дыхательной и сердечно-сосудистой систем в условиях физической нагрузки (b455 «Функции толерантности к физической нагрузке»), а также объем и свободу движения в суставах (b710 «Функции подвижности сустава») [20].
У пациентов, перенесших ампутацию, проводят функциональную оценку мышечной активности, а именно силу сокращения отдельной мышцы или группы мышц (b730 «Функции мышечной силы») и поддержания сократимости мышц за определенный период времени (b740 «Функции мышечной выносливости»). Особое значение данной оценке придается у больных после ампутации нижней конечности – изучается их двигательный стереотип, связанный с ходьбой, бегом и другими видами передвижения (b770 «Функции стереотипа походки»). Важно регистрировать чувства скованности, спазма, тяжести и иных субъективных ощущений (b780 «Ощущения, связанные с мышцами и двигательными функциями») [20].
Ограничение мобильности существенно снижает общее качество жизни пациента, перенесшего ампутацию конечности, оказывая влияние на его психоэмоциональный статус. Следовательно, при разработке стратегии проведения реабилитации должна учитываться оценка возможности передвигаться в пространстве (раздел 4 «Мобильность»). Все домены, представленные в этом разделе, важны для пациентов данного профиля. Например, проводится комплексная оценка способности изменять и поддерживать положение тела, управлять различными предметами, передвигаться определенным образом, а также пользоваться транспортом. Применимость тестов в указанном разделе зависит от конкретного клинического случая. Так, домен d415 «Поддержание положения тела» целесообразно использовать при ампутации нижней конечности, тогда как оценку точности координации движений кисти (d440 «Использование точных движений кисти») – при частичной ампутации верхней конечности [20].
Следствием ограничения мобильности после ампутации является снижение бытовой самостоятельности. Ранее не составлявшие проблем задачи личной гигиены, приема пищи, одевания и общей заботы о своем здоровье могут стать вызовом для пациента и требовать формирования альтернативных навыков и поведения для поддержания себя в надлежащем виде. Подробные процедуры приведены в разделе 5 «Самообслуживание». Целесообразно определить возможности больного по приготовлению пищи и выполнению работы по дому (d630–d649) [20].
Способность пациентов, перенесших ампутацию, организовать свой отдых и досуг является одним из элементов, оцениваемых при восстановлении утраченного качества жизни. Определяющий показатель – возможность участвовать в играх, спортивных состязаниях, заниматься искусством и хобби (d920 «Отдых и досуг») [20].
На этапе формирования стратегии ведения пациентов на восстановительном этапе определяют необходимость в модификации текущего пищевого поведения, назначении лекарственных препаратов (e110 «Продукты или вещества для персонального потребления»). Оценивают потребность в конкретных медицинских изделиях и технологиях для проведения реабилитации и последующего повседневного использования, в т.ч. и вне дома (e115 «Изделия и технологии для личного повседневного использования», e120 «Изделия и технологии для персонального передвижения и перевозки внутри и вне помещений») [20].
При проведении оценки состояния пациента по МКФ целесообразно использовать инструментальные возможности. Применение денситометрии, динамографии, динамометрии, миотонометрии, а также других методов позволяет получить объективную картину и дополнить данные клинического осмотра [21–23].
Осложнения
Существенное внимание в планировании реабилитации пациентов, перенесших ампутацию конечности, уделяется мероприятиям, снижающим частоту возникновения осложнений. Следует отметить особый характер осложнений перенесенного хирургического лечения. Среди них выделяют фантомные боли, отеки и боли в культе, инфекционные поражения мягких тканей культи. Отмечают риск морфологических изменений костной ткани в зоне культи: резорбция костной ткани, остеопороз, экзостозы и другие патологические изменения [24–27].
Помимо специфических осложнений у пациентов, перенесших ампутацию, достаточно часто наблюдается развитие неспецифических осложнений. Нередко после ампутации нижней конечности возникает дорсопатия, которая отягощается сколиотической деформацией нижнегрудного и поясничного отделов позвоночника. Из-за изменения нагрузки на нижние конечности происходит формирование перегрузочного плоскостопия и повышенного тонуса мышц спины. Также имеется информация о появлении у пациентов, перенесших ампутацию конечности, нарушений сердечно-сосудистой системы. Из-за уменьшения объема сосудистого русла и размера депо крови увеличивается риск гипертрофии желудочков и ишемической болезни сердца. Данная проблема усугубляется присоединением ожирения вследствие изменения образа жизни, связанного с отсутствием конечности [28–31].
Протезирование на базе протезно-ортопедического предприятия
После определения стратегии реабилитации и целевых показателей пациентов направляют на протезирование. Как правило, его выполняют после первого этапа реабилитации, т.е. с момента перевода больного из палаты интенсивной терапии, онкологического отделения или отделения травматологии и ортопедии. Пациенты, перенесшие ампутацию конечности, направляются в стационарные отделения предприятий, оказывающих услуги по протезированию, либо в специализированные лечебные учреждения, которые сотрудничают с этими организациями [2].
При отсутствии такой возможности допускают проведение следующего этапа реабилитации в реабилитационных центрах или реабилитационных отделениях при лечебных учреждениях. Однако придерживаются намерения как можно быстрее обеспечить больному прохождение дальнейшей реабилитации на предприятии, где непосредственно будет проведено протезирование и обучение пользованию протезом [2].
После протезирования и обучения проводят повторную оценку мобильности и самостоятельности больного по классификации МКФ, по результатам которой определяют необходимость перевода пациента в реабилитационный центр, где будет осуществляться второй этап реабилитации, либо дают направление в дневной стационар, санаторий или другие лечебные учреждения, где происходит уже третий этап реабилитации [2].
Методы оценки состояния пациентов
Выбранную стратегию реабилитации считают эффективной при положительной динамике оценочных показателей в рамках заявленных доменов по МКФ. Как правило, целью реабилитации пациентов, перенесших ампутацию, является полное восстановление мобильности, самостоятельности и социальной активности, несмотря на наличие дефекта. При невозможности достижения целей реабилитации по ряду объективных факторов рассматривают назначение паллиативного лечения. К таким факторам относят полное отсутствие мобильности, наличие тяжелого сопутствующего заболевания, возраст старше 90 лет. С учетом вышеобозначенных целей и подходов к проведению реабилитации, а также рисков возникновения осложнений определяют необходимые процедуры для ведения пациентов после ампутации [2][32].
Ведение пациентов после ампутации / Managing patients after amputation
Ампутация верхней конечности
Хирургические вмешательства, связанные с ампутацией верхней конечности, выполняют нередко вследствие производственных травм либо инфекционных или онкологических заболеваний. После проведения операции и стабилизации состояния больного направляют на дальнейшее восстановление в протезно-ортопедические учреждения, где осуществляют подбор протеза пальцев и кисти, предплечья либо плеча.
Виды протезов
Показана высокая эффективность реабилитационных мероприятий у пациентов, использующих бионические протезы, что проявляется в восстановлении самостоятельности и мобильности. Помимо рекомендованных бионических протезов также применяют косметические, рабочие и механические протезы [33][34].
Использование косметического протеза кисти или руки направлено на восстановление внешнего вида и эстетической составляющей. Такие протезы облегчают социализацию пациентов и используются преимущественно для решения психологических проблем в период подготовки более технологичного протеза [34].
Рабочий протез представляет собой зафиксированный переходник в культеприемной гильзе для узкоспециализированных предметов, использование которых может создать трудности для пациентов с более технологичным протезом. В данном случае под узкоспециализированными предметами подразумевают ножницы, крюк, кисть, ручные строительные инструменты, а также другие предметы, прошедшие модификацию для крепления к культеприемной гильзе [35].
Механические протезы, также известные как тяговые, являются высокотехнологичными устройствами, обеспечивающими две функции – захват и разжатие. Функционирование протеза происходит за счет мышечной силы человека путем передачи натяжения на тросы. Его преимуществом является отсутствие электронных компонентов. При достаточном опыте использования протеза такого типа достигается цель реабилитации – полное восстановление мобильности, самостоятельности и социальной активности [34].
Наиболее совершенными и позволяющими быстрее пройти период восстановления после ампутации верхней конечности являются бионические протезы. В отличие от механических устройств, функционирование такого протеза не ограничено двумя ранее упомянутыми функциями. Бионические протезы позволяют осуществлять тонкие манипуляции, что обеспечивается особенностью считывания сигналов, получаемых от культи. Движения выполняются не за счет натяжения тросов мышцами культи, а путем считывания миоэлектрических импульсов, обработки информации в микропроцессоре и задействования электроприводов [34].
Лечебная физкультура
В процессе реабилитации пациентов, перенесших ампутацию верхней конечности, преимущественное внимание уделяют лечебной физической культуре (ЛФК). Стратегию использования этого инструмента восстановительной медицины в данных условиях условно разделяют на три части: период до снятия швов после операции, период после снятия швов и до получения постоянного протеза, период обучения пользованию постоянным протезом [36][37].
В первые сутки после пересечения конечности проводят дыхательную гимнастику и тренируют здоровую конечность. Начиная со следующего дня в программу ЛФК включают манипуляции с пересеченной конечностью, однако упражнения носят ограниченный характер и представлены изометрическими нагрузками и разработкой движений в суставах. Данный этап завершается при снятии швов с культи [36][37].
На следующем этапе уделяют внимание физическим упражнениям, направленым на укрепление мышц культи, их опороспособности и формирование ее цилиндрической формы. Сначала добавляют упражнения для увеличения степени свободы в суставах пересеченной конечности. Первоначально процедуры выполняются с помощью медицинского персонала, затем самостоятельно и после с отягощением. Для укрепления мышц культи и их опороспособности применяются упражнения, представленные надавливанием концом культи на подушечки разной плотности. На данном этапе проводят обучение и тренировку навыков ухода за культей, а также используют упражнения, направленные на коррекцию осанки, которая претерпевает изменения. Этап завершается при получении постоянного протеза [36][37].
Далее перед пациентом стоит задача сформировать навыки пользования полученным протезом, однако рекомендуемые упражнения достаточно сильно зависят от типа предоставленного протеза [36][37].
Массаж и рефлексотерапия
Немалое внимание на восстановительном этапе уделено массажу и рефлексотерапии. До снятия швов с культи к массажу не приступают, ограничиваясь рефлексотерапией. Использование массажа после снятия швов позволяет ограничить рубцевание и образование спаек в области культи. Особое значение придается проработке мышц культи, которые будут участвовать в управлении протезом [38–40].
Физиотерапия
Спектр допустимой к применению физиотерапии достаточно велик, что обусловлено высоким риском развития разносторонних по своему механизму и проявлению осложнений у пациентов, перенесших ампутацию конечности. Так, для снижения риска возникновения фантомных болей применяют электрофорез с анестетиком, дарсонвализацию и диадинамические токи. Снижение отечности в культе и образования инфильтрата в области швов достигается с помощью индуктотерапии [38][39].
Медикаментозная поддержка и психологическая помощь
При проведении реабилитации больных с пересечением верхней конечности допустимо проводить симптоматическую фармакологическую поддержку. Так, при формировании фантомных болей у пациента в зависимости от выраженности болевого синдрома назначают местные анестетики, неопиоидные либо опиоидные анальгетики [41]. Психоэмоциональные нарушения подвергают коррекции на сеансах у психолога или психотерапевта. При необходимости рассматривают возможность расширения медикаментозной поддержки путем добавления курса антидепрессантов [42].
Ампутация нижней конечности
Ампутации нижней конечности являются следствием полученной травмы (как правило, в автомобильных авариях или при боевых действиях) либо лечения заболевания. К наиболее частым патологиям, приводящим к такому виду хирургического вмешательства, относят инфекционные болезни различной этиологии, онкологические заболевания, сахарный диабет, а также нарушения проводимости сосудов кровяного русла [9][43][44]. Стратегия ведения пациентов, перенесших ампутацию нижних конечностей, на восстановительном этапе достаточно тесно по своей структуре перекликается с предпринимаемыми мероприятиями при реабилитации людей, которым потребовалась ампутация верхней конечности. При незначительных поправках в рамках конкретного клинического случая целесообразными остаются проведение ЛФК, массажа, физиотерапии, модификация образа жизни, медикаментозная поддержка и психологическая помощь.
Лечебная физкультура
Выполнение упражнений, направленных на укрепление мышц культи пересеченной нижней конечности, имеют бо́льшую значимость по сравнению с ЛФК у пациентов после ампутации верхней конечности. Это обусловлено большей вовлеченностью и весовой нагрузкой, получаемой конечностью в процессах передвижения, и невозможностью «переобучения» пользованию другой конечностью, что возможно при ампутации кисти или руки [36].
Особенно актуальна проблема возникновения контрактур после пересечения конечности и формирования культи. Нередко она наблюдается при продолжительном использовании инвалидной коляски как средства мобильности пациентов такого профиля. Проводят профилактику контрактур и снижения степени свободы в суставах пересеченной конечности. Правильно подобранный комплекс упражнений и модификация образа жизни позволяют уменьшить вероятность возникновения данного осложнения, что, в свою очередь, предотвращает необходимость замены протеза [36][45].
При проведении ЛФК уделяют внимание и развитию мышц в здоровой нижней конечности. У пациентов происходит перераспределение статической и динамической нагрузки, особенно в первое время после операции, что увеличивает риск развития плоскостопия. С целью профилактики данной патологии целесообразно выполнять физические упражнения, направленные на укрепление мышечно-связочного аппарата и профилактику плоскостопия. Особое внимание уделяется развитию навыка произвольного расслабления мышц здоровой конечности с помощью специальных упражнений. Данные процедуры позволяют снизить нагрузку на кровеносную систему, возникающую вследствие ухудшения периферического кровообращения, связанного с перенапряжением мышц [36, 46].
Далее осуществляется проработка навыков сохранения равновесия, координации, а также тренировка мышц, отвечающих за поддержание осанки. Упражнения, направленные на тренировку равновесия, представляют собой повороты туловища, вращения и наклоны в различных положениях тела. Развитие координации и согласованности движений между здоровой и усеченной конечностями проводится путем имитации ходьбы. Достаточно интересными инструментами в плане совершенствования методов восстановления координации движений при ходьбе и поддержания равновесия являются коммерчески доступные аппаратные комплексы [36][47–49].
Обучение пользованием протезом
В отличие от протезирования верхних конечностей, пациенты, перенесшие ампутацию нижних конечностей, получают протезы в предельно сжатые сроки и, как правило, начинают с лечебно-тренировочных протезов. Цель использования таких устройств – сохранение двигательного стереотипа и проведение ЛФК, направленной на поддержание координации и равновесия [50][51].
Для выполнения специфических задач разработаны модульные протезы, представляющие собой культеприемную гильзу и сменные компоненты для выполнения различных видов активности, в частности для занятий легкой атлетикой или зимними видами спорта [52].
Наиболее совершенными в технологическом плане являются бионические протезы, которые практически полностью восполняют утраченную функцию пересеченной нижней конечности. Особенности их функционирования, преимущества и недостатки схожи с описанными выше протезами верхних конечностей [53].
Обучение пользованием протезом начинается с минимальных нагрузок и при непосредственной помощи инструктора. Со временем нагрузка на пациента увеличивается и помощь инструктора сменяется на ходунки, трость, а после проводят тренировки без применения дополнительных медицинских изделий за исключением протеза. Далее инструктор учит пациента пользоваться лестницами, передвигаться по возвышенностям и другим неровным поверхностям. Особое внимание уделяют восстановлению навыка ходьбы с протезом из-за существенного увеличения энергозатрат. При этом чем выше проведено пересечение конечности, тем выше траты энергии пациента на передвижение [6][50][51].
Рефлексотерапия и массаж
В рамках реабилитации пациентов после ампутации нижней конечности эффективным в снижении риска развития фантомных болей и профилактики контрактуры является применение рефлексотерапии и массажа. В данном случае общая направленность принимаемых мер перекликается с таковыми у пациентов, перенесших ампутацию верхней конечности [40][54][55].
Физиотерапия
Физиотерапия в процессе реабилитации пациентов после ампутации нижней конечности нацелена на уменьшение болевых ощущений, улучшение микроциркуляции и снижение отечности в области культи, а также на восстановление подвижности суставов. В зависимости от каждого клинического случая проводят подбор соответствующих инструментов реабилитации: магнитотерапия, электростимуляция, ультравысокочастотная терапия или другие методы, позволяющие уменьшить выраженность возникающих осложнений и их частоту [56][57].
Медикаментозная и психологическая поддержка
Медикаментозная и психологическая поддержка больных, перенесших ампутацию нижней конечности, соответствует предпринимаемой стратегии реабилитации при пересечении верхней конечности. При добавлении курса анальгетиков, антидепрессантов или назначении сеансов психотерапии в рамках реабилитации пациентов с пересеченной нижней конечностью решаются те же задачи, что и в случае ампутации верхней конечности [41][58].
ЗАКЛЮЧЕНИЕ / CONCLUSION
Анализ современных подходов к проведению реабилитации показал важность восстановительного этапа для пациентов с ампутированными конечностями и необходимость работы МДРК для определения оптимальной стратегии. Выбор техники операции хирургом влияет на усилия, прилагаемые со стороны пациента при выполнении реабилитационных процедур, и частоту возникновения осложнений, включая риск возникновения порочной культи.
Регулярная оценка состояния пациентов позволяет МДРК своевременно определять эффективность применяемых инструментов реабилитации и проводить своевременную замену упражнений ЛФК или инструментов физиотерапии. В целом стратегия ведения больных после ампутации нижней и верхней конечностей на восстановительном этапе схожи. Современные бионические протезы позволяют практически полностью компенсировать утрату мобильности и самостоятельности пациентов, независимо от места пересечения конечности, и достичь заявленной цели медицинской реабилитации. Однако данная эффективность достигается после обучения на специализированных протезно-ортопедических предприятиях или в лечебных учреждениях, сотрудничающих с такими организациями.
Список литературы
1. World Health Organization. Global Health Observatory data repository. Life expectancy and healthy life expectancy. Data by country. https://apps.who.int/gho/data/node.main.688 (accessed 15.09.2024)
2. Буйлова Т.В., Болотов Д.Д. Организация процесса реабилитации пациентов с ампутациями конечностей с позиции современной концепции физической и реабилитационной медицины. Вестник восстановительной медицины. 2020; 96 (2): 7–12. https://doi.org/10.38025/2078-1962-2020-96-2-7-12.
3. Высокие ампутации нижних конечностей при гангрене. Российский консенсус. Раны и раневые инфекции. Журнал имени проф. Б.М. Костючёнка. 2020; 7 (4): 6–55. https://doi.org/10.25199/2408-9613-2020-7-4-6-55.
4. Оруджева С.А., Митиш В.А., Ушаков А.А. и др. Осложнения тромбоза глубоких вен: тромбоэмболия легочной артерии и венозная гангрена нижних конечностей (клиническое наблюдение). Раны и раневые инфекции. Журнал имени проф. Б.М. Костючёнка. 2019; 6 (2): 44–59. https://doi.org/10.25199/2408-9613-2019-6-2-44-59.
5. Царев О.А., Прокин Ф.Г., Захаров Н.Н. и др. Ампутация конечности у больных с атеросклеротической гангреной. Саратовский научно-медицинский журнал. 2011; 7 (4): 947–53.
6. Сергеев С.В., Минасов Б.Ш., Риос Э.А. Ампутации конечностей и протезирование. Физическая и реабилитационная медицина, медицинская реабилитация. 2019; 1 (4): 39–41. https://doi.org/10.36425/2658-6843-2019-4-39-41.
7. Frölke J.P.M., Rommers G.M.C., de Boer A.W., et al. Epidemiology of limb amputations and prosthetic use during COVID-19 pandemic in the Netherlands. Arch Phys Med Rehabil. 2024; 105 (2): 280–6. https://doi.org/10.1016/j.apmr.2023.07.012.
8. Yuan B., Hu D., Gu S., et al. The global burden of traumatic amputation in 204 countries and territories. Front Public Health. 2023; 11: 1258853. https://doi.org/10.3389/fpubh.2023.1258853.
9. Galstyan G.R., Vikulova O.K., Isakov M.A., et al. Trends in the epidemiology of diabetic foot and lower limb amputations in Russian Federation according to the Federal Diabetes Register (2013–2016). Diabetes Mellitus. 2018; 21 (3): 170–7 (in Russ.). https://doi.org/10.14341/DM9688.
10. Chernyad’ev S.A., Pogosian V.A., Fadin B.V. Lower limb amputation. Clinical and Experimental Surgery. Petrovsky Journal. 2022; 10 (2): 54–9 (in Russ.). https://doi.org/10.33029/2308-1198-2022-10-2-54-59.
11. Unwin N. Epidemiology of lower extremity amputation in centres in Europe, North America and East Asia. Br J Surg. 2000; 87 (3): 328–37. https://doi.org/10.1046/j.1365-2168.2000.01344.x.
12. Priorov N.N. Limb amputations of and prosthetics. Мoscow, Leningrad: Medgiz; 1941: 104 pp. (in Russ.).
13. Glyantsev S.P. Art, craft and science of limb amputation Part 2. Сraft of amputation: from Ambroise Pare to Pierre Dionis (late XVI century – early XVIII century). Wounds and Wound Infections. The Prof. B.M. Kostyuchenok Journal. 2021; 8 (2): 6–27 (in Russ.). https://doi.org/10.25199/2408-9613-2021-8-2-6-27.
14. Banducci E., Al Muderis M., Lu W., Bested S.R. The safety of one-stage versus two-stage approach to osseointegrated prosthesis for limb amputation. Bone Jt Open. 2023; 4 (7): 539–50. https://doi.org/10.1302/2633-1462.47.BJO-2022-0117.R1.
15. Silva L.R., Fernandes G.M., Morales N.U., et al. Results of one-stage or staged amputations of lower limbs consequent to critical limb ischemia and infection. Ann Vasc Surg. 2018; 46: 218–25. https://doi.org/10.1016/j.avsg.2017.06.144.
16. Molina C.S., Faulk J. Lower extremity amputation. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2024.
17. Fluss G., Greenspan J., Szczerepa D., Finlay D.J. The optimal below knee amputation flap. Ann Vasc Surg Brief Rep Innov. 2021; 1 (1): 100003. https://doi.org/10.1016/j.avsurg.2021.100003.
18. Jesani L., Gwilym B., Germain S., et al. Early and long term outcomes following long posterior flap vs. skew flap for below knee amputations. Eur J Vasc Endovasc Surg. 2020; 60 (2): 301–8. https://doi.org/10.1016/j.ejvs.2020.03.049.
19. Ihara J., Toriumi M., Matsuzaki K. Below-knee amputation with medial and lateral skin flaps. Int J Surg Wound Care. 2020; 1 (1): 9–13. https://doi.org/10.36748/ijswc.1.1_9.
20. Всемирная организация здравоохранения. Международная классификация функционирования, ограничений жизнедеятельности и здоровья. URL: https://iris.who.int/bitstream/handle/10665/42407/924454542X-rus.pdf?sequence=907&isAllowed=y (дата обращения 28.08.2024).
21. Fortes J.P.A., Hotta G.H., Aguiar D.P., et al. Reliability of the isometric dynamometer in control, paraplegic, and amputee individuals. Acta Ortop Bras. 2023; 31 (1): e255829. https://doi.org/10.1590/1413-785220233101e255829.
22. Flint J.H., Wade A.M., Stocker D.J., et al. Bone mineral density loss after combat-related lower extremity amputation. J Orthop Trauma. 2014; 28 (4): 238–44. https://doi.org/10.1097/BOT.0b013e3182a66a8a.
23. Chang Y., Kang J., Kim G., et al. Intramuscular properties of resting lumbar muscles in patients with unilateral lower limb amputation. Appl Sci. 2021; 11 (19): 9122. https://doi.org/10.3390/app11199122.
24. Neil M. Pain after amputation. BJA Educ. 2016; 16 (3): 107–12. https://doi.org/10.1093/bjaed/mkv028.
25. Subedi N., Heire P., Parmer V., et al. Multimodality imaging review of the post-amputation stump pain. Br J Radiol. 2016; 89 (1068): 20160572. https://doi.org/10.1259/bjr.20160572.
26. Ray R.L. Complications of lower extremity amputations. Adv Emerg Nurs J. 2000; 22 (3): 35.
27. Coulston J.E., Tuff V., Twine C.P., et al. Surgical factors in the prevention of infection following major lower limb amputation. Eur J Vasc Endovasc Surg. 2012; 43 (5): 556–60. https://doi.org/10.1016/j.ejvs.2012.01.029.
28. Oosterhoff M., Geertzen J.H.B., Dijkstra P.U. More than half of persons with lower limb amputation suffer from chronic back pain or residual limb pain: a systematic review with meta-analysis. Disabil Rehabil. 2022; 44 (6): 834–54. https://doi.org/10.1080/09638288.2020.1783377.
29. Ryan T. Occupational therapy: training postural control for functional upper limb prosthesis use. In: Proceedings of the MEC'11 conference. UNB; 2011. Available at: https://hdl.handle.net/10161/4736 (accessed 28.08.2024)
30. Zajtchuk R. Rehabilitation of the injured combatant Vol. 1. 1st ed. Office of the Surgeon General at TMM Publications; Department of the Army; 1998: 416 pp.
31. Beeson S.A., Neubauer D., Calvo R., et al. Analysis of 5-year mortality following lower extremity amputation due to vascular disease. Plast Reconstr Surg Glob Open. 2023; 11 (1): e4727. https://doi.org/10.1097/GOX.0000000000004727.
32. Penn-Barwell J.P., Bennett P.M. Amputations and rehabilitation. Surgery. 2023; 41 (4): 244–7. https://doi.org/10.1016/j.mpsur.2023.02.001.
33. Maduri P., Akhondi H. Upper limb amputation. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2024.
34. Уразбахтина Ю.О., Камалова К.Р., Морозова Е.С. Бионические протезы верхних конечностей: сравнительный анализ и перспективы использования. Международный научноисследовательский журнал. 2022; 1-2: 125–30. https://doi.org/10.23670/IRJ.2022.115.1.063.
35. Mohammadi A., Lavranos J., Zhou H., et al. A practical 3D-printed soft robotic prosthetic hand with multi-articulating capabilities. PLoS One. 2020; 15 (5): e0232766. https://doi.org/10.1371/journal.pone.0232766.
36. Bouzas S., Molina A.J., Fernández-Villa T., et al. Effects of exercise on the physical fitness and functionality of people with amputations: systematic review and meta-analysis. Disabil Health J. 2021; 14 (1): 100976. https://doi.org/10.1016/j.dhjo.2020.100976.
37. Soyer K., Unver B., Tamer S., Ulger O. The importance of rehabilitation concerning upper extremity amputees: a systematic review. Pak J Med Sci. 2016; 32 (5): 1312–9. https://doi.org/10.12669/pjms.325.9922.
38. Cancio J.M., Orr A., Eskridge S., et al. Occupational therapy practice patterns for military service members with upper limb amputation. Mil Med. 2020; 185 (3–4): 444–0. https://doi.org/10.1093/milmed/usz341.
39. Burke D.C. An exploration in the efficacy of acupuncture in the relief of phantom limb pain in amputees. 2020. https:// danielleburkehealing.com/wp-content/uploads/2021/05/PLP-Research-Paper.pdf (accessed 02.09.2024)
40. Choo Y.J., Kim D.H., Chang M.C. Amputation stump management: a narrative review. World J Clin Cases. 2022; 10 (13): 3981–8. https://doi.org/10.12998/wjcc.v10.i13.3981.
41. Hsu E., Cohen S.P. Postamputation pain: epidemiology, mechanisms, and treatment. J Pain Res. 2013; 6: 121–36. https://doi.org/10.2147/JPR.S32299.
42. Shahsavari H., Matourypour P., Ghiyasvandian S., et al. Upper limb amputation; care needs for reintegration to life: an integrative review. Int J Orthop Trauma Nurs. 2020; 38: 100773. https://doi.org/10.1016/j.ijotn.2020.100773.
43. Barmparas G., Inaba K., Teixeira P.G.R., et al. Epidemiology of posttraumatic limb amputation: a National Trauma Databank analysis. Am Surg. 2010; 76 (11): 1214–22. https://doi.org/10.1177/000313481007601120.
44. Knowles M., Timaran C.H. Epidemiology of acute critical limb ischemia. In: Dieter R.S., Dieter R.A. Jr., Dieter R.A. III, Nanjundappa A. (Eds.) Critical limb ischemia: acute and chronic. 1st ed. Springer; 2017: 1–7. https://doi.org/10.1007/978-3-319-31991-9_1.
45. Ghazali M.F., Abd Razak N.A., Abu Osman N.A., Gholizadeh H. Awareness, potential factors, and post-amputation care of stump flexion contractures among transtibial amputees. Turk J Phys Med Rehabil. 2018; 64 (3): 268–76. https://doi.org/10.5606/tftrd.2018.1668.
46. Shell C.E., Christie B.P., Marasco P.D., et al. Lower-limb amputees adjust quiet stance in response to manipulations of plantar sensation. Front Neurosci. 2021; 15: 611926. https://doi.org/10.3389/fnins.2021.611926.
47. Dupuis F., Ginis K.A.M., MacKay C., et al. Do exercise programs improve fitness, mobility, and functional capacity in adults with lower limb amputation? A systematic review on the type and minimal dose needed. Arch Phys Med Rehabil. 2024; 105 (6): 1194–211. https://doi.org/10.1016/j.apmr.2023.10.011.
48. Рындина Р.Б., Добрынина Л.А. Физическая реабилитация лиц после ампутации и протезирования нижней конечности в школе ходьбы протезного предприятия. Ученые записки университета имени П.Ф. Лесгафта. 2022; 10: 387–93. https://doi.org/10.34835/issn.2308-1961.2022.10.p387-393.
49. Солодимова Г.А., Спиркин А.Н., Саракуца С.В. Роботизированный комплекс для реабилитации инвалидов с ампутацией нижних конечностей. Модели, системы, сети в экономике, технике, природе и обществе. 2019; 4: 96–103.
50. Болотов Д.Д. Особенности формирования программы физической реабилитации при первичном протезировании у пациентов с травматическими отчленениями нижней конечности. Вестник восстановительной медицины. 2022; 21 (2): 27–36.
51. Семенова С.А., Хрекин Д.О. Функциональный тренинг лиц с ампутацией нижних конечностей. Вестник спортивной науки. 2021; 2: 35–9.
52. Овчинников Д.Д. Возможность использования современного протезирования в спорте. В кн.: В мире научных открытий: материалы II Международной студенческой научной конференции. Том IV. Ульяновск: Ульяновский государственный аграрный университет им. П.А. Столыпина; 2018: 142–4.
53. Солодимова Г.А., Спиркин А.Н. Информационно-измерительная система бионического протеза нижней конечности. Измерение. Мониторинг. Управление. Контроль. 2018; 1: 57–65. https://doi.org/10.21685/2307-5538-2018-1-9.
54. Brown C.A., Lido C. Reflexology treatment for patients with lower limb amputations and phantom limb pain – an exploratory pilot study. Complement Ther Clin Pract. 2008; 14 (2): 124–31. https://doi.org/10.1016/j.ctcp.2007.12.006.
55. Larson E.R. Massage therapy effects in a long-term prosthetic user with fibular hemimelia. J Bodyw Mov Ther. 2015; 19 (2): 261–7. https://doi.org/10.1016/j.jbmt.2014.04.005.
56. Imaoka S., Kudou G., Tsugiyama K., et al. Efficacy of belt electrode skeletal muscle electrical stimulation in the postoperative rest period in patients with diabetes who have undergone minor amputations: a randomized controlled trial. Int J Low Extrem Wounds. 2024; 23 (4): 560–7. https://doi.org/10.1177/15347346221077491.
57. Deng C., Li Q. Case report: a combination of mirror therapy and magnetic stimulation to the sacral plexus relieved phantom limb pain in a patient. Front Neurosci. 2023; 17: 1187486. https://doi.org/10.3389/fnins.2023.1187486.
58. Behera P., Dash M. Life after lower limb amputation: a meta-aggregative systemic review of the effect of amputation on amputees. J Dis Studies. 2021; 7 (2): 90–6.
Об авторе
А. Г. АлександровРоссия
Александров Андрей Георгиевич, к.б.н.
Scopus Author ID: 57211350219
Лялин пер., д. 11-13/1, Москва 101000
ул. Быкова, д. 84Б, Ленинградская обл., Всеволожский р-н, Колтушское с/п, с. Павлово 188680
Рецензия
Для цитирования:
Александров А.Г. Современные подходы к реабилитации после ампутаций конечностей. Реабилитология. 2024;2(4):359-368. https://doi.org/10.17749/2949-5873/rehabil.2024.37
For citation:
Aleksandrov A.G. Current approaches to rehabilitation after limb amputations. Journal of Medical Rehabilitation. 2024;2(4):359-368. (In Russ.) https://doi.org/10.17749/2949-5873/rehabil.2024.37






