Перейти к:
Родительский стресс при детской эпилепсии
https://doi.org/10.17749/2949-5873/rehabil.2024.12
Аннотация
Актуальность. Эпилепсия − распространенное и стойкое неврологическое заболевание, которым чаще страдают дети.
Помимо очевидных физических и эмоциональных последствий для ребенка эпилепсия, как и другие хронические патологии, может серьезно повлиять на благополучие членов семьи. Чтобы всесторонне решить проблему родительского стресса, крайне важно иметь глубокое понимание различных факторов, связанных с ним.
Цель: определить влияние родительского стресса на течение эпилепсии у детей.
Материал и методы. Поиск исследований, посвященных изучению стресса у родителей детей с эпилепсией, в научных базах данных PubMed/MEDLINE, Google Scholar, ScienceDirect и библиотеке eLibrary позволил выявить 2670 публикаций. После отбора в обзор включено 39 статей.
Результаты. Для определения уровня родительского стресса существует ряд анкет: PSI, PSI-SF, PIP, IPES. Представленные опросники показали свою точность и были валидированы в исследованиях по изучению данной проблемы у родителей детей с хроническими заболеваниями, включая эпилепсию. Показана взаимосвязь между уровнем родительского стресса и прогнозом течения эпилепсии, психологическим состоянием детей, качеством жизни родителей. Обоснована важность дополнительной психологической поддержки родителей детей с эпилепсией. Представлена целесообразность использования биомаркеров повреждения головного мозга у детей в качестве дополнительного инструмента оценки выраженности родительского стресса.
Заключение. Дети, страдающие хроническими заболеваниями, такими как эпилепсия, и их семьи часто сталкиваются с целым рядом взаимосвязанных проблем. К ним относятся родительский стресс, трудности с соблюдением плана лечения и адаптацией в школе, дискриминация в обществе. Несмотря на актуальность этого вопроса, крупномасштабных продолжительных исследований, посвященных изучению стресса у родителей детей с эпилепсией, не проводилось, поэтому связь между эпилепсией и родительским стрессом до конца не изучена. Необходим совместный подход, при котором и ребенок, и родители берут на себя ответственность за лечение заболевания.
Для цитирования:
Быковщенко Г.К. Родительский стресс при детской эпилепсии. Реабилитология. 2024;2(1):149-157. https://doi.org/10.17749/2949-5873/rehabil.2024.12
For citation:
Bykovshchenko G.K. Parental stress in childhood epilepsy. Journal of Medical Rehabilitation. 2024;2(1):149-157. (In Russ.) https://doi.org/10.17749/2949-5873/rehabil.2024.12
ВВЕДЕНИЕ / INTRODUCTION
Эпилепсия − распространенное и стойкое неврологическое заболевание, которым чаще страдают дети. Она имеет ряд особенностей, которые проявляются в детском возрасте. К ним относят судороги, которых обычно не наблюдается у взрослых, в частности неразвитые или неполные тонические и клонические судороги. Дети с эпилепсией более склонны к генерализованным припадкам, у них чаще бывают миоклонические и абсансные приступы. Более того, характер и тяжесть приступов у таких детей могут со временем меняться и влиять на их общее развитие. У детей с эпилепсией также часто наблюдаются постиктальные очаговые симптомы. Возраст начала эпилепсии может варьироваться в зависимости от конкретного эпилептического состояния или синдрома, поскольку он является отражением возрастных изменений эпилептогенности мозга. Показана более высокая подверженность судорогам у детей в период новорожденности, в 18–24 мес, 3–4 года и более позднем возрасте. Важно отметить, что характер и тяжесть эпилептических приступов могут существенно меняться со временем и влиять на развитие высших корковых функций и личность человека [1–3].
Вызывает тревогу тот факт, что даже при назначенном лечении у значительной доли пациентов (от 60% до 80%) продолжают возникать судороги [4]. Помимо очевидных физических и эмоциональных последствий для ребенка эпилепсия, как и другие хронические заболевания, может серьезно повлиять на благополучие членов семьи. Узнав о диагнозе и связанных с ним рисках для здоровья ребенка, родители и другие родственники испытывают огромный стресс и тревогу. Они также сталкиваются с негативными последствиями эпилепсии у ребенка, которые требуют существенных корректировок в сфере образования и ухода, что зачастую связано с перераспределением имеющихся ресурсов. Это может пагубно сказаться на общей динамике и качестве семейной жизни.
Родительский стресс возникает, когда взрослые испытывают тревогу, что выражается в повышенной раздражительности и проблемах со сном. Это приводит к снижению способности справляться с внешними стрессорами, которые напрямую связаны с уходом за ребенком с хроническим заболеванием или стойким неврологическим расстройством, таким как эпилепсия.
Взаимосвязь между родительским стрессом и воспитанием детей сложна и может иметь взаимный эффект. В многочисленных исследованиях установлено, что стресс, испытываемый родителями, негативно влияет на качество ухода за детьми и имеет психологические последствия для последних [5]. Обнаружено, что родительский стресс связан с депрессивными симптомами у подростков с диабетом [6]. И наоборот, проявления болезней могут влиять на уровень родительского стресса. Например, у детей с серповидноклеточной анемией тяжесть заболевания и объем необходимой медицинской помощи напрямую коррелируют с уровнем стресса, испытываемого родителями и лицами, осуществляющими уход [7].
Чтобы всесторонне решить проблему родительского стресса, крайне важно иметь глубокое понимание различных связанных с ним факторов. Оно не только прольет свет на существующие проблемы в семье, но и даст представление о потенциальных решениях с психопатологической точки зрения.
Цель – определить влияние родительского стресса на течение эпилепсии у детей.
МАТЕРИАЛ И МЕТОДЫ / MATERIAL AND METHODS
Стратегия поиска и отбора публикаций / Publication search and selection strategy
Поиск исследований проведен в научных базах данных PubMed/MEDLINE, Google Scholar, ScienceDirect и библиотеке eLibrary. Дополнительно анализировали результаты запросов в поисковых системах Google и Яндекс. Использовали следующие ключевые слова и словосочетания на русском и английском языках: «эпилепсия», «родительский стресс», «ребенок», «исследование», “epilepsy”, “parental stress”, “child”, “research”. Глубина поиска составила 30 лет.
Далее результаты поиска объединяли и последующий отбор публикаций выполняли с учетом следующих критериев: авторитетность источника, доступ к полному тексту, релевантность информации, уникальность исследования. Всего выявлено 2670 статей, после отбора в обзор включено 39 публикаций, всецело отвечающих указанным критериям.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ / RESULTS AND DISCUSSION
Оценка родительского стресса / Evaluation of parental stress
Индекс родительского стресса (англ. Parental Stress Index, PSI), разработанный R.R. Abidin [5], является наиболее часто используемым методом объективной оценки данного состояния и применяется в многочисленных международных исследованиях, авторы которых имеют возможность выбрать либо полную версию PSI, включающую 120 пунктов, либо его сокращенный вариант (англ. Parenting Stress Index – Short Form, PSI-SF), который состоит из 36 пунктов. И PSI, и PSI-SF – это опросники, позволяющие оценить уровень стресса, испытываемого родителями и детьми. Участникам необходимо указать степень своего согласия с различными утверждениями, представленными в анкете. Важно отметить, что эти опросники до сих пор не адаптированы и не использовались в российских исследованиях родительского стресса [5–8].
Также для оценки уровня стресса у родителей, особенно при наличии определенного хронического заболевания, широко используется шкала педиатрического опросника для родителей (англ. Pediatric Inventory for Parents, PIP). Она не только измеряет частоту стресса, испытываемого родителями из-за хронического заболевания ребенка, но также оценивает тяжесть каждого фактора. Шкала PIP особенно эффективна для определения уровня стресса у родителей детей, больных раком, диабетом или серповидноклеточной анемией. Во многих исследованиях она применялась для изучения родительского стресса в связи с этими конкретными патологиями [8–13].
Шкала влияния детской эпилепсии (англ. Impact of Pediatric Epilepsy Scale, IPES), представленная С. Camfield et al. в 2001 г., – ценный инструмент для объективной оценки психосоциального воздействия детской эпилепсии на семью [14]. Анкета состоит из 11 пунктов, в которых родителям предлагают оценить влияние эпилепсии на различные аспекты их семейной жизни и благополучие ребенка. Каждому пункту присваиваются баллы от 0 до 3, более высокие показатели означают большее воздействие на семью. Максимальный общий балл составляет 33. Следует отметить, что если какой-либо пункт не применим к конкретной семье (например, ребенок не имеет братьев и сестер или еще не посещает школу), то общий балл рассчитывается только на основе заполненных пунктов. Анкета IPES переведена на русский язык, но не была валидирована, что не позволяет широко использовать ее в России для объективной оценки стресса у родителей детей с эпилепсией (рис. 1). Необходимо провести исследования, в которых данная шкала будет валидирована, либо создать и валидировать новую анкету для удовлетворения конкретных потребностей российского населения.
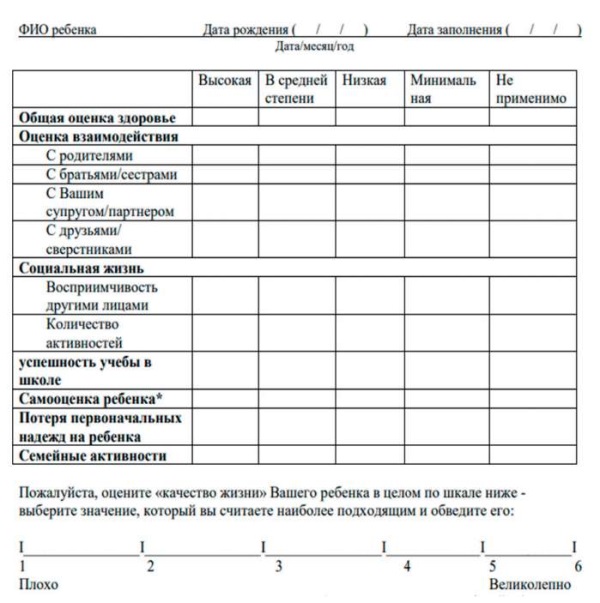
Рисунок 1. Шкала влияния детской эпилепсии (англ. Impact of Pediatric Epilepsy Scale, IPES)
Figure 1. Impact of Pediatric Epilepsy Scale (IPES)
Опросники PSI, PSI-SF, PIP и IPES показали свою точность в исследованиях. При должной адаптации и валидации они могут стать хорошим средством мониторинга стресса у родителей детей с хроническими заболеваниями.
Исследования родительского стресса при детской эпилепсии / Studies of parental stress in childhood epilepsy
С. Camfield et al. [14] сосредоточились на изучении уровня стресса, который испытывают родители детей с эпилепсией. В исследовании приняли участие 97 детей в возрасте от 2 до 16 лет, страдающих эпилепсией, а также члены их семей. Авторы использовали анкету IPES, шкалу семейного окружения (англ. Family Environment Scale, FES) и опросник PSI. Результаты показали, что родители, которые ухаживали за детьми с эпилепсией, были более подвержены стрессу по сравнению с другими родителями. При этом братья и сестры таких пациентов демонстрировали повышенный уровень внимательности и уважения в общении с ними. Исследование также пролило свет на психологическое благополучие детей с эпилепсией. Обнаружено, что эти дети имеют более низкий уровень самооценки и более высокую степень эмоционального стресса. Установлено, что влияние заболевания на семейную жизнь в значительной степени связано с различными факторами, включая частоту приступов, общее количество использованных лекарств, число посещений врача, количество ночей, проведенных в больнице из-за неврологических проблем [14].
В исследовании S. Cushner-Weinstein et al. [15] изучали уровень родительского стресса у родственников 65 детей в возрасте от 7 до 16 лет, страдающих эпилепсией, с помощью опросника PSI-SF. Результаты показали, что существует положительная корреляция между более высоким уровнем родительского стресса и более тяжелыми депрессивными симптомами у детей. Кроме того, родители детей с эпилепсией, у которых также были психические расстройства, испытывали более тяжелый стресс по сравнению с родителями детей с эпилепсией без психических расстройств. Однако не было обнаружено значимой связи между уровнем родительского стресса и такими факторами, как количество назначенных противоэпилептических препаратов (ПЭП), частота и тип приступов, а также возраст начала и продолжительность заболевания [15].
Е.С. Wirrell et al. [16] провели исследование с целью определить распространенность и характеристики родительского стресса в семьях детей с трудноизлечимой эпилепсией. В нем приняли участие 52 ребенка в возрасте от 2 до 18 лет, страдающих эпилепсией. Уровень стресса, испытываемый родителями этих детей, был выше, чем обычно считается нормальным. Показано, что он не связан с расстройствами адаптации, наличием аутизма, возрастом ребенка, конкретными характеристиками заболевания, такими как частота приступов, семейный доход, структура семьи или образование родителей. Однако было замечено, что родители, сообщавшие о более высоком уровне стресса, чаще замечали более тяжелые внешние проявления заболевания, а также эмоциональные и поведенческие расстройства у ребенка. Это предполагает потенциальную корреляцию между родительским стрессом и общим благополучием детей с эпилепсией [16].
Известно о существовании гендерных различий в уровнях родительского стресса. В исследовании, проведенном R. Levin et al. [17], приняли участие 25 пациентов в возрасте от 1 до 19 лет, применялся опросник PSI. По сравнению с контрольной группой родителей детей без эпилепсии, отцы в группе с эпилепсией испытывали значительно более сильный стресс, в то время как среди матерей не наблюдалось существенных различий. Такие факторы, как безработица родителей, неконтролируемые судороги и большое количество прописанных лекарств, были связаны с более высоким уровнем родительского стресса. Однако не было обнаружено связи между стрессом и такими факторами, как качество сексуальной жизни родителей, их возраст, образование, семейный доход, частота приступов и возраст ребенка на момент постановки диагноза [17].
В недавнее исследование R. Shatla et al. [18] были включены в общей сложности 23 ребенка в возрасте от 9 до 12 лет, у которых была диагностирована эпилепсия, а также члены их семей. Для оценки использовались различные объективные шкалы, включая опросник по оценке детской депрессии (англ. Children's Depression Inventory, CDI), тест Бентона на запоминание зрительных функций, шкалу тревоги Спенса для детей, чек-лист детского поведения (англ. Child Behavior Checklist, CBCL) и шкалу интеллекта Векслера. Показано, что родители детей с трудноизлечимыми приступами испытывают более высокий уровень стресса по сравнению с родителями детей с контролируемыми припадками. Кроме того, исследование выявило значительную корреляцию между родительским стрессом и тяжестью приступов, а также трудностями в адаптации детей с эпилепсией [18].
Кетогенная диета является хорошо известным методом терапии трудноизлечимой эпилепсии: она может оказывать положительное влияние на когнитивные и двигательные функции, а также улучшать общее качество жизни ребенка [19]. Интересно, что есть также данные о влиянии кетогенной диеты на уровень родительского стресса во всем мире. В исследовании M.B. Pulsifer et al. [19] приняли участие 65 детей (36 мальчиков и 29 девочек) в возрасте от 1,5 до 14,5 года, страдающих трудноизлечимой эпилепсией. Они были обследованы перед назначением кетогенной диеты и через год. Уровень родительского стресса измерялся с помощью опросника PSI-SF. Через год только 52% участников соблюдали кетогенную диету. Однако у тех, кто остался на диете, наблюдалось значительное снижение частоты приступов: в среднем с 25 до менее 2 в день. Кроме того, произошли заметные улучшения в развитии детей, поведении и социальной адаптации. Основной причиной прекращения диеты оказался недостаточный родительский контроль. Удивительно, но существенных изменений в уровне родительского стресса не наблюдалось [19].
М. Mattie-Luksic et al. [20] в исследовании с участием детей с эпилепсией или аффективно-респираторными приступами в возрасте от 1 до 8 лет показали, что родители этих детей испытывали более высокий уровень стресса по шкале PSI по сравнению с родителями в группе здоровых детей. При этом в схожей работе A.C. Modi [21] не наблюдалось существенных различий в уровнях родительского стресса, хотя было отмечено, что родители детей с эпилепсией тратили больше времени на медицинскую помощь и меньше – на занятия вне дома по сравнению с родителями в контрольной группе.
В русскоязычной научной литературе найдено весьма ограниченное количество исследований, посвященных изучению психоэмоционального благополучия родителей, воспитывающих детей с эпилепсией. Одно из них, проведенное Л.В. Шалькевич и др. [22] в Республике Беларусь в 2015 г., было направлено на изучение психоэмоционального состояния 23 родителей детей с эпилепсией. Для сравнения в исследование была включена контрольная группа из 29 родителей, воспитывающих здоровых детей. Оценку психоэмоционального состояния участников поводили с помощью Торонтской алекситимической шкалы (англ. Toronto Alexithymia Scale, TAS-26). Дополнительно качество жизни родителей анализировали с применением краткого опросника, содержащего 36 вопросов (англ. Short Form Survey, SF-36). Результаты показали, что у родителей детей с эпилепсией наблюдалась более высокая степень алекситимии. Это указывает на снижение способности распознавать и описывать собственное эмоциональное состояние и эмоции других людей, что может способствовать конфликту в межличностных отношениях, особенно между родителями и ребенком, больным эпилепсией. Авторы интерпретировали этот феномен как вторичную алекситимию, возникающую в результате сочетания эмоциональных и поведенческих особенностей в ответ на хроническое неврологическое состояние ребенка. Важно отметить, что эти результаты проливают свет на психологическое воздействие эпилепсии на родителей, подчеркивая необходимость дальнейших исследований и поддержки в этой области [22].
В исследовании, проведенном Н.В. Семакиной и др. [23] в 2013 г., акцент сделан на изучении социально-психологических особенностей качества жизни родителей детей, больных эпилепсией. В нем приняли участие 120 родителей, которые ухаживали за детьми, страдающими эпилепсией, не менее года. Контрольная группа состояла из 95 родителей здоровых детей. Для оценки психологических аспектов качества жизни авторы использовали опросник качества жизни Всемирной организации здравоохранения (англ. The World Health Organization Quality of Life – Brief Version, WHOQOL-BREF), шкалу самооценки уровня тревожности Б.Д. Спилберга, шкалу самооценки депрессии В. Зунга и шкалу социальной фрустрации Л.И. Вассермана. Согласно полученным результатам родители детей с эпилепсией, особенно с тяжелыми приступами и сопутствующими психическими расстройствами, имеют более низкое общее качество жизни по сравнению с родителями здоровых детей. Это было очевидно во всех исследованных областях, включая физическую, умственную, духовную сферы, независимость, социальные отношения и окружающую среду. Более тщательный анализ показал, что эти родители воспринимали качество своей жизни и общее состояние здоровья как худшие, испытывали бо́льшие физический дискомфорт и утомляемость, были недовольны своей повседневной деятельностью, сном и отдыхом, ощущали недостаток положительных эмоций и избыток отрицательных. Они также выразили недовольство личными отношениями, сексуальной жизнью, социальной поддержкой, финансовыми ресурсами и медицинским обслуживанием. Кроме того, у них было меньше возможностей для отдыха и развлечений по сравнению с контрольной группой. Хотя исследователи не оценивали напрямую уровень стресса у родителей детей с эпилепсией, важно учитывать эти результаты, поскольку они предполагают, что на некоторые из рассмотренных показателей влияет стресс, пережитый ребенком из-за болезни [23].
Данные зарубежного исследования О. Braams et al. [24], посвященного изучению уровня родительского стресса, указывают на необходимость оказания психологической поддержки родителям с детьми, страдающими эпилепсией. В него были включены родители 31 пациента с эпилепсией и 31 здорового ребенка. Авторы применяли шкалу PSI для оценки родительского стресса перед хирургическим лечением эпилепсии и через 2 года после операции. Показано, что до операции родители детей с эпилепсией испытывали значительно более высокий уровень общего стресса по сравнению с родителями из контрольной группы, который после операции значительно снижался. Несмотря на снижение, родители больных эпилепсией по-прежнему испытывали значительно больший стресс по сравнению с родителями здоровых детей, связанный с показателями настроения, интеллекта и повышенной гиперактивностью у детей. Уменьшение родительского стресса было более выраженным у родителей, чьи дети не испытывали судорог после операции, по сравнению с родителями, у детей которых приступы сохранились. Таким образом, хотя родительский стресс и снижается, он не нормализуется полностью в течение первых 2 лет после хирургического лечения эпилепсии. Авторы сделали вывод о необходимости оказания психологической поддержки родителям детей, перенесших хирургическое лечение эпилепсии, независимо от успеха самой операции [24].
Сравнение показателей родительского стресса при эпилепсии и других хронических заболеваниях / Comparison of indicators of parental stress in epilepsy and other chronic diseases
Проведено несколько исследований для сравнения уровня стресса среди родителей детей с эпилепсией и другими хроническими заболеваниями [25–27]. Одно из них, представляющее интерес, было сосредоточено на сопоставлении показателей родительского стресса при двух хронических заболеваниях, требующих ежедневного приема лекарств, – астме и эпилепсии [26][27].
В исследовании приняли участие 49 родителей детей, больных астмой, и 54 родителя детей, больных эпилепсией, находящихся на лечении. Уровень родительского стресса измеряли с помощью шкалы PSI. Выявлены статистически значимые различия по показателям стресса, включая способность к адаптации, требовательность, гиперактивность/отвлекаемость, ролевые ограничения, депрессию, отношения с супругом и здоровье родителей. Авторы предположили, что более высокий уровень стресса, наблюдаемый у родителей детей с эпилепсией, может быть объяснен такими факторами, как дискриминация, плохая адаптация ребенка, непредсказуемость приступов и неврологический дефицит, связанный с эпилепсией. Эти особенности следует учитывать при оказании психосоциальной помощи таким родителям. Интересно, что демографические факторы, такие как пол, возраст, семейный и социально-экономический статус, а также возраст начала заболевания и тяжесть состояния ребенка, не были связаны с уровнем родительского стресса [26][27].
Влияние родительского стресса на прогноз течения заболевания у детей / The effect of parental stress on the disease course prognosis in children
Важно отметить, что избегание негативных эмоций, связанных с рождением ребенка с эпилепсией, может принести некоторое временное облегчение, но также снизить приверженность лечению. Несоблюдение режима терапии приводит к повторению или увеличению частоты приступов, что становится серьезным стрессором для родителей. С другой стороны, проблемно-ориентированное копинг-поведение, такое как активный поиск знаний о болезни, не показало значительной корреляции с уровнем родительского стресса.
В области влияния различных мер управления на родительский стресс и его последствия было проведено только одно исследование, в котором принял участие 91 ребенок с эпилепсией в возрасте от 4 до 18 лет. Результаты показали, что родители, которые использовали эмоционально-ориентированные стратегии преодоления трудностей, такие как избегание, испытывали более высокий уровень стресса при уходе за детьми. Эта работа подчеркнула важность создания позитивной атмосферы в семье. Было обнаружено, что позитивное общение и сплоченность внутри семьи связаны с более низким уровнем родительского стресса. Таким образом, улучшение общей семейной динамики может помочь облегчить стресс родителям, ухаживающим за детьми с эпилепсией [28].
Вопрос о том, происходит ли усиление родительского стресса до или после возникновения психологических расстройств у детей с эпилепсией, является сложным. Ограниченное количество продольных клинических исследований родительского стресса затрудняет определение направления корреляции между родительским стрессом и исходами заболеваний, а также психологическими последствиями как для детей, так и для родителей.
В ряде исследований, посвященных влиянию родительского стресса при хронических заболеваниях, в частности при ювенильном ревматоидном артрите, серповидноклеточной анемии и диабете, обозначена частая причина стресса [29–33]. Более высокий уровень родительского стресса связан с более частыми эпизодами депрессии у детей. При ювенильном ревматоидном артрите данные депрессивные эпизоды не только более часты, но и более тяжелы. Исследования, проведенные с участием родителей, ухаживающих за детьми с такими заболеваниями, как ревматоидный артрит, муковисцидоз, диабет и лейкемия, показали связь между уровнем стресса и психологическими последствиями. Родители с более высоким уровнем стресса, как правило, испытывают более выраженные симптомы депрессии и тревоги. В целом, хотя конкретных продольных исследований стресса у родителей детей с эпилепсией немного, результаты изучения данного вопроса при других заболеваниях указывают на сильную связь между родительским стрессом и психологическими последствиями как для родителей, так и для детей. Более того, у детей, больных раком, более высокий уровень родительского стресса связан с более низкой эмоциональной, поведенческой и социальной адаптацией [34]. Это говорит о том, что родительский стресс может оказывать существенное влияние на психологическое благополучие детей с различными заболеваниями.
A.C. Modi [21] продемонстрировал связь между родительским стрессом и стрессом у детей с эпилепсией. В данном исследовании дети с эпилепсией испытывали стресс, связанный с основным заболеванием, и тяжесть этого стресса была пропорциональна уровню родительского стресса. Важно отметить, что автор не использовал общепринятые шкалы, а работа проводилась с ограниченным числом участников (30 детей с эпилепсией). Поэтому результаты следует рассматривать как предварительные, а дальнейшие исследования выполнять в более широком масштабе с применением стандартизированных методов и групп сравнения [21].
Хотя взаимосвязь между родительским стрессом и долгосрочными последствиями у детей с эпилепсией не была тщательно изучена, исследования других хронических заболеваний показали аналогичную связь. Например, было обнаружено, что родители, ухаживающие за детьми, больными раком, испытывают более высокий уровень стресса, что связано с более низким уровнем приобретения поведенческих навыков и развитием нарушений сна через 1–2 года [35]. Кроме того, дети с серповидноклеточной анемией, у родителей которых в начале исследования наблюдался более высокий уровень стресса, имели более серьезные симптомы заболевания и требовали более частых посещений врача в течение года [36].
В данном контексте интересной представляется работа Y.P. Wu et al. [37]. Цель этого проспективного исследования заключалась в сравнении уровня родительского стресса, измеряемого по шкале PSI, с качеством жизни, связанным со здоровьем (англ. health-related quality of life, HRQOL) детей с эпилепсией в три разных момента времени после первоначального диагноза. Временные точки включали 1 мес после постановки диагноза, период титрования и корректировки ПЭП, 13 мес после постановки диагноза во время лечения и 25 мес после постановки диагноза (самый ранний момент, когда дозировка ПЭП потенциально могла снизиться). В исследование вошли 124 ребенка с впервые диагностированной эпилепсией, средний возраст которых составил 7,2 года. В течение первого года после постановки диагноза родительский стресс и его негативное влияние на качество жизни были выше, чем в последующие два года. Интересно, что в этот период уровень страха и опасений, испытываемых родителями, напрямую коррелировал с более высокими показателями HRQOL у детей. Однако через 2 года после постановки диагноза более высокая степень страха и опасений была связана с более низкими значениями HRQOL. Другие факторы, влиявшие на результаты, включали уровень побочных эффектов, которые испытывали дети, и их приверженность терапии ПЭП [37].
Необходимы дальнейшие продольные исследования для изучения направления связи между родительским стрессом и симптомами эпилепсии у детей, а также связи между родительским стрессом и долгосрочными исходами эпилепсии. Понимание этих взаимосвязей позволит разработать стратегии эффективного управления родительским стрессом при эпилепсии и потенциально улучшить результаты, поскольку подобные данные уже получены для других хронических заболеваний. Степень страха и беспокойства, испытываемых родителями по поводу болезни ребенка, может со временем меняться. Более высокий уровень в первый год способствует лучшему контролю заболевания, управлению терапией и общему уходу, что, в свою очередь, положительно влияет на качество жизни ребенка. Однако вполне возможно, что родители, которые сохраняют высокий уровень страха и беспокойства в долгосрочной перспективе, могут стать чрезмерно опекающими и ограничивать деятельность детей, что в конечном итоге приведет к снижению качества их жизни.
Перспективные направления / Promising ways
При проведении будущих исследований крайне важно использовать международно признанные шкалы и опросники, такие как PSI/PSI-SF и IPES. Кроме того, могут оказаться полезны проверенные отечественные методы, такие как самооценочный тест на стрессоустойчивость [38]. Для оценки связи между родительским стрессом и исходами детской эпилепсии можно применять объективный метод оценки функции нервной системы, такой как иммуноферментный анализ для определения нейроспецифических антигенов в сыворотке крови [39].
Особый интерес представляет связь между родительским стрессом и увеличением частоты обращения за медицинской помощью. Это создает большую нагрузку на систему здравоохранения с фармакоэкономической точки зрения и приводит к увеличению затрат со стороны как семей, так и государства. Соответственно, увеличивается бремя болезни. Если данный феномен подтвердится в контексте детской эпилепсии, реализация мер по снижению родительского стресса может оказать положительное влияние на облегчение бремени данного заболевания. В случаях труднокупируемых приступов может наблюдаться повышение проницаемости гематоэнцефалического барьера, что запускает аутоиммунные процессы и способствует хронизации поражения нейронов. Подобные механизмы лежат в основе развития когнитивных и поведенческих расстройств.
Нейронспецифическая енолаза может дать представление о состоянии нейронов, поскольку ее высвобождение в периферический кровоток указывает на их повреждение. Измеряя ее уровень в сыворотке крови, можно объективно оценить степень поражения центральной нервной системы (ЦНС) в течение длительного периода, что помогает в прогнозировании. Глиофибриллярный кислый белок (англ. glial fibrillary acidic protein, GFAP), обнаруженный в глиальных нитях дифференцированных астроцитов ЦНС, служит маркером состояния астроглиальных клеток. Другие маркеры нарушений ЦНС включают белок S100В и изофермент креатинфосфокиназы BB [39].
ЗАКЛЮЧЕНИЕ / CONCLUSION
Дети, страдающие хроническими заболеваниями, такими как эпилепсия, и их семьи часто сталкиваются с целым рядом взаимосвязанных проблем. К ним относятся родительский стресс, трудности с соблюдением плана лечения и адаптацией в школе, дискриминация в обществе. Доказано, что родители, ухаживающие за детьми с эпилепсией и другими хроническими заболеваниями, испытывают более высокий уровень стресса по сравнению с родителями здоровых детей. Хотя симптомы и тяжесть стресса могут различаться, существуют определенные специфические проявления, которые возникают из-за необходимости лечения и частых посещений врача.
Несмотря на распространенность этой проблемы, крупномасштабных продолжительных исследований, посвященных изучению стресса у родителей детей с эпилепсией, не проводилось, поэтому связь между эпилепсией и родительским стрессом до конца не изучена. Такие исследования были бы полезны для улучшения нашего понимания различных аспектов родительского стресса и определения эффективных мер по снижению его воздействия на психологический климат в семье и качество ухода за ребенком.
На стресс родителей могут влиять такие факторы, как повышенная ответственность за ребенка с хроническим заболеванием и ограниченная способность ребенка заботиться о себе. Это подчеркивает важность совместного подхода, при котором и ребенок, и родители берут на себя ответственность за лечение. Разработка стратегий ведения заболеваний, включая определение соответствующего уровня и качества ухода, делегирование обязанностей, принятие совместных решений относительно практических мер борьбы с болезнью, поможет облегчить родительский стресс и улучшить благополучие как ребенка, так и его родителей. Предоставление точных и своевременных консультаций родителям по этим аспектам может еще больше минимизировать родительский стресс, что, в свою очередь, положительно повлияет на качество жизни детей с эпилепсией и общие результаты лечения.
Список литературы
1. Щедеркина И.О., Заваденко Н.Н., Колтунов И.Е. Эпилепсия у детей, перенесших инсульт. Эпилепсия и пароксизмальные состояния. 2015; 7 (4): 66–71.
2. Бахтин И.С., Белоусова Е.Д., Шаталов П.А., Айвазян С.О. Тяжелая эпилептическая энцефалопатия раннего детского возраста, ассоциированная с мутацией в гене SCN2A. Эпилепсия и пароксизмальные состояния. 2015; 7 (1): 35–40.
3. Кременчугская М.Р., Кузенкова Л.М., Глоба О.В., Букш А.А. Клинико-электроэнцефалографические характеристики доброкачественной затылочной эпилепсии детского возраста с ранним дебютом (синдром Панайотопулоса). Эпилепсия и пароксизмальные состояния. 2014; 6 (1): 57–63.
4. Карлов В.А., Авакян Г.Н., Калинин В.В. и др. Псевдофармакорезистентность эпилепсии – современное состояние. Проблемы и пути решения. Эпилепсия и пароксизмальные состояния. 2016; 6 (4): 29–30.
5. Abidin R.R. Parenting Stress Index: professional manual. Odessa, FL: Psychological Assessment Resources; 1995. URL: http://archive.org/details/parentingstressi0000unse (дата обращения 11.12.2023).
6. Cousino M.K., Hazen R.A. Parenting stress among caregivers of children with chronic illness: a systematic review. J Pediatr Psychol. 2013; 38 (8): 809–28. https://doi.org/10.1093/jpepsy/jst049.
7. Mullins L.L., Fuemmeler B.F., Hoff A., et al. The relationship of parental overprotection and perceived child vulnerability to depressive symptomotology in children with type 1 diabetes mellitus: the moderating influence of parenting stress. Child Health Care. 2004; 33 (1): 21–34. https://doi.org/10.1207/s15326888chc3301_2.
8. Abidin R.R. Parenting stress index short form – test manual. Charlottesville: Pediatric Psychology Press; 1990.
9. Barakat L.P., Patterson C.A., Weinberger B.S., et al. A prospective study of the role of coping and family functioning in health outcomes for adolescents with sickle cell disease. J Pediatr Hematol Oncol. 2007; 29 (11): 752–60. https://doi.org/10.1097/MPH.0b013e318157fdac.
10. Vrijmoet-Wiersma C.M.J., Hoekstra-Weebers J.E.H.M., Margreet de Peinder W.M.G., et al. Psychometric qualities of the Dutch version of the Pediatric Inventory for Parents (PIP): a multi-center study. Psychooncology. 2010; 19 (4): 368–75. https://doi.org/10.1002/pon.1571.
11. Hansen J.A., Weissbrod C., Schwartz D.D., Taylor W.P. Paternal involvement in pediatric type 1 diabetes: fathers’ and mothers’ psychological functioning and disease management. Fam Syst Health. 2012; 30 (1): 47–59. https://doi.org/10.1037/a0027519.
12. Lewin A.B., Storch E.A., Silverstein J.H., et al. Validation of the Pediatric Inventory for parents in mothers of children with type 1 diabetes: an examination of parenting stress, anxiety, and childhood psychopathology. Fam Syst Health. 2005; 23 (1): 56–65. https://doi.org/10.1037/1091-7527.23.1.56.
13. Barakat L.P., Patterson C.A., Tarazi R.A., Ely E. Disease-related parenting stress in two sickle cell disease caregiver samples: preschool and adolescent. Fam Syst Health. 2007; 25 (2): 147–61. https://doi.org/10.1037/1091-7527.25.2.147.
14. Camfield C., Breau L., Camfield P. Impact of pediatric epilepsy on the family: a new scale for clinical and research use. Epilepsia. 2001; 42 (1): 104–12. https://doi.org/10.1046/j.1528-1157.2001.081420.x.
15. Cushner-Weinstein S., Dassoulas K., Salpekar J.A. Parenting stress and childhood epilepsy: the impact of depression, learning, and seizure-related factors. Epilepsy Behav. 2008; 13 (1): 109–14. https://doi.org/10.1016/j.yebeh.2008.03.010.
16. Wirrell E.C., Wood L., Hamiwka L.D., Sherman E.M.S. Parenting stress in mothers of children with intractable epilepsy. Epilepsy Behav. 2008; 13 (1): 169–73. https://doi.org/10.1016/j.yebeh.2008.02.011.
17. Levin R., Banks S. Stress in parents of children with epilepsy. Can J Rehabilit. 1991; 4: 229–38.
18. Shatla R., Sayyah H.E., Azzam H., Elsayed R.M. Correlates of parental stress and psychopathology in pediatric epilepsy. Ann Indian Acad Neurol. 2011; 14 (4): 252–6. https://doi.org/10.4103/0972-2327.91938.
19. Pulsifer M.B., Gordon J.M., Brandt J., et al. Effects of ketogenic diet on development and behavior: preliminary report of a prospective study. Dev Med Child Neurol. 2001; 43 (5): 301–6. https://doi.org/10.1017/s0012162201000573.
20. Mattie-Luksic M., Javornisky G., DiMario F.J. Assessment of stress in mothers of children with severe breath-holding spells. Pediatrics. 2000; 106 (1 Pt 1): 1–5. https://doi.org/10.1542/peds.106.1.1.
21. Modi A.C. The impact of a new pediatric epilepsy diagnosis on parents: parenting stress and activity patterns. Epilepsy Behav. 2009; 14 (1): 237–42. https://doi.org/10.1016/j.yebeh.2008.10.009.
22. Шалькевич Л.В., Смычек В.Б., Кудлач А.И. Состояние психоэмоционального статуса родителей, воспитывающих детей с эпилепсией. Эпилепсия и пароксизмальные состояния. 2015; 7 (3): 26–31.
23. Семакина Н.В., Михайлов В.А., Багаев В.И. Социально-психологические особенности качества жизни родителей детей, страдающих эпилепсией. Эпилепсия и пароксизмальные состояния. 2013; 5 (1): 31–7.
24. Braams O., Meekes J., Braun K., et al. Parenting stress does not normalize after child’s epilepsy surgery. Epilepsy Behav. 2015; 42: 147–52. https://doi.org/10.1016/j.yebeh.2014.10.034.
25. Operto F.F., Pastorino G.M.G., Pippa F., et al. Psychiatric symptoms and parental stress in children and adolescents with epilepsy. Front Neurol. 2021; 12: 778410. https://doi.org/10.3389/fneur.2021.778410.
26. Chiou H.H., Hsieh L.P. Comparative study of children’s self-concepts and parenting stress between families of children with epilepsy and asthma. J Nurs Res. 2008; 16 (1): 65–74. https://doi.org/10.1097/01.jnr.0000387291.61183.41.
27. Chiou H.H., Hsieh L.P. Parenting stress in parents of children with epilepsy and asthma. J Child Neurol. 2008; 23 (3): 301–6. https://doi.org/10.1177/0883073807308712.
28. Rodenburg R., Marie Meijer A., Deković M., Aldenkamp A.P. Family predictors of psychopathology in children with epilepsy. Epilepsia. 2006; 47 (3): 601–14. https://doi.org/10.1111/j.1528-1167.2006.00475.x.
29. Anthony K.K., Bromberg M.H., Gil K.M., Schanberg L.E. Parental perceptions of child vulnerability and parent stress as predictors of pain and adjustment in children with chronic arthritis. Child Health Care. 2011; 40 (1): 53–69. https://doi.org/10.1080/02739615.2011.537938.
30. Iwamoto V., dos Santos S.H.P., Skare T.L., Spelling P.F. Evaluation of psychological stress in primary caregivers of patients with juvenile idiopathic arthritis. J Pediatr. 2008; 84 (1): 91–4. https://doi.org/10.2223/JPED.1738.
31. Continisio G.I., Serra N., Guillari A., et al. An investigation on parenting stress of children with cystic fibrosis. Ital J Pediatr. 2020; 46: 33. https://doi.org/10.1186/s13052-020-0795-7.
32. Рудакова Д.А., Володин Б.Ю., Петров Д.С. и др. Исследование нарушений внутрисемейных взаимоотношений в семьях с детьми, страдающими сахарным диабетом. Проблемы социальной гигиены, здравоохранения и истории медицины. 2021; 29 (3): 437–41. https://doi.org/10.32687/0869-866X-2021-29-3-437-441.
33. Kazak A.E., Barakat L.P. Brief report: parenting stress and quality of life during treatment for childhood leukemia predicts child and parent adjustment after treatment ends. J Pediatr Psychol. 1997; 22 (5): 749–58. https://doi.org/10.1093/jpepsy/22.5.749.
34. Hoekstra-Weebers J.E., Jaspers J.P., Kamps W.A., Klip E.C. Psychological adaptation and social support of parents of pediatric cancer patients: a prospective longitudinal study. J Pediatr Psychol. 2001; 26 (4): 225–35. https://doi.org/10.1093/jpepsy/26.4.225.
35. Rensen N., Steur L., Grootenhuis M., et al. Parental sleep, distress, and quality of life in childhood acute lymphoblastic leukemia: a longitudinal report from diagnosis up to three years later. Cancers. 2022; 14 (11): 2779. https://doi.org/10.3390/cancers14112779.
36. Logan D.E., Radcliffe J., Smith-Whitley K. Parent factors and adolescent sickle cell disease: associations with patterns of health service use. J Pediatr Psychol. 2002; 27 (5): 475–84. https://doi.org/10.1093/jpepsy/27.5.475.
37. Wu Y.P., Follansbee-Junger K., Rausch J., Modi A. Parent and family stress factors predict health-related quality in pediatric patients with new-onset epilepsy. Epilepsia. 2014; 55 (6): 866–77. https://doi.org/10.1111/epi.12586.
38. Щербатых Ю.В. Психология стресса и методы коррекции. СПб.: Питер; 2008: 256 с.
39. Блинов Д.В. Диагностическое значение ЭЭГ и биохимических маркеров повреждения мозга при гипоксически-ишемической энцефалопатии. Эпилепсия и пароксизмальные состояния. 2017; 8 (4): 91–8. https://doi.org/10.17749/2077-8333.2016.8.4.091-098.
Об авторе
Г. К. БыковщенкоРоссия
Быковщенко Георгий Константинович
ул. Трубецкая, д. 8/2, Москва 119048
Рецензия
Для цитирования:
Быковщенко Г.К. Родительский стресс при детской эпилепсии. Реабилитология. 2024;2(1):149-157. https://doi.org/10.17749/2949-5873/rehabil.2024.12
For citation:
Bykovshchenko G.K. Parental stress in childhood epilepsy. Journal of Medical Rehabilitation. 2024;2(1):149-157. (In Russ.) https://doi.org/10.17749/2949-5873/rehabil.2024.12





