Перейти к:
Подходы к реабилитации после пластических операций
https://doi.org/10.17749/2949-5873/rehabil.2025.36
Аннотация
Реабилитация после пластических операций в гинекологии играет ключевую роль в восстановлении физического и психологического состояния пациенток, а также в достижении положительных результатов хирургического вмешательства. Комплексный подход к восстановлению, включающий физиотерапию, медикаментозную поддержку, диет терапию и лечебную гимнастику, направлен на ускорение процессов заживления. Кроме того, реабилитационные мероприятия способствуют нормализации функций органов малого таза, улучшению кровообращения и снижению послеоперационного дискомфорта. Особое внимание уделяется эмоциональному состоянию пациенток, что позволяет повысить их качество жизни и обеспечить успешную адаптацию к изменениям. Таким образом, правильно организованная реабилитация является важной составляющей комплексного лечения, которая помогает достичь полного восстановления здоровья и функциональности. В статье представлены общие принципы и методы реабилитации при гинекологических пластических операциях на разных этапах оказания помощи.
Ключевые слова
Для цитирования:
Карапетян М.У., Тугушева Р.А. Подходы к реабилитации после пластических операций. Реабилитология. 2025;3(1):29-35. https://doi.org/10.17749/2949-5873/rehabil.2025.36
For citation:
Karapetyan M.U., Tugusheva R.A. Approaches to plastic surgery rehabilitation. Journal of Medical Rehabilitation. 2025;3(1):29-35. (In Russ.) https://doi.org/10.17749/2949-5873/rehabil.2025.36
ВВЕДЕНИЕ / INTRODUCTION
Гинекологические пластические операции занимают особое место в современной медицине, сочетая функциональные и эстетические подходы к решению различных проблем женского здоровья. Эти процедуры направлены на коррекцию анатомических особенностей, восстановление тканей после травм или родов, а также устранение эстетических и функциональных дефектов, которые могут снижать качество жизни пациентки [1].
С ростом интереса к женскому здоровью и эстетике интимной области наблюдается значительное увеличение числа хирургических вмешательств в этой сфере. Гинекологические пластические операции призваны улучшать внешний вид, функциональность и устранять дискомфорт в области половых органов. Основные цели включают восстановление или улучшение физиологических функций (например, устранение проблем с мочеиспусканием, коррекция последствий родов или возрастных изменений), улучшение внешнего вида гениталий (например, коррекция формы и размеров половых губ), повышение уверенности пациентки в себе, улучшение качества сексуальной жизни [2].
Реабилитация после пластических операций в гинекологии является важной составляющей успешного восстановления пациентки. Гинекологическая пластическая хирургия включает широкий спектр процедур, таких как вагинопластика, перинеопластика, лабиопластика, коррекция тазового дна и др. Эти вмешательства проводятся как по медицинским, так и по эстетическим показаниям. Независимо от цели операции, ее успех во многом зависит от правильно организованного периода реабилитации, который направлен на ускорение заживления, предотвращение осложнений и восстановление функциональности тканей.
Подходы к реабилитации предусматривают использование фармакотерапии, физиотерапии, психологической поддержки и обучения пациенток принципам самоконтроля. Индивидуализация программ восстановления позволяет учитывать особенности больных, характер проведенного вмешательства и потенциальные риски. В последние годы растет интерес к интегративным подходам, объединяющим традиционные методы и инновационные разработки.
В данной статье представлены современные подходы к реабилитации после пластических операций в гинекологии. Особое внимание уделено научно обоснованным методам и их эффективности.
СОВРЕМЕННЫЕ МЕТОДЫ РЕАБИЛИТАЦИИ ПРИ ПЛАСТИЧЕСКИХ ОПЕРАЦИЯХ / CURRENT METHODS OF REHABILITATION IN PLASTIC SURGERY
Протоколы ERAS / ERAS рrotocols
Как и любое хирургическое вмешательство, пластические операции требуют правильной и своевременной реабилитации. Реабилитация после пластических операций в гинекологии играет ключевую роль в восстановлении здоровья, функциональности и общего качества жизни пациенток. Успешное восстановление зависит не только от качества самой хирургической процедуры, но и от грамотно организованного реабилитационного периода. Современные подходы к реабилитации позволяют минимизировать осложнения, ускорить процессы регенерации тканей и возвратить пациенток к привычному образу жизни в кратчайшие сроки.
Протоколы ускоренного восстановления после операции (англ. Enhanced Recovery After Surgery, ERAS) в гинекологии зарекомендовали себя как эффективный инструмент для повышения безопасности и комфорта пациенток. Их внедрение требует междисциплинарного подхода – участия хирургов, анестезиологов и специалистов по реабилитации, а также строгого соблюдения рекомендаций и адаптации к индивидуальным особенностям каждой пациентки. Многочисленные исследования показывают, что такие усилия оправданны, т.к. использование принципов ERAS способствует не только улучшению результатов лечения и удовлетворенности больных, но и снижению затрат по сравнению с традиционными подходами. Эти преимущества были подтверждены во всем спектре пластических гинекологических операций [3][4].
Протоколы ERAS представляют собой комплексный подход, направленный на снижение осложнений, ускорение восстановления и улучшение качества жизни пациенток. В гинекологии их внедрение стало важным шагом в оптимизации хирургического лечения, включая и реконструктивные операции. Основные принципы ERAS можно разделить на три группы [4]:
– предоперационное консультирование и стратегии питания, в т.ч. отказ от длительного периоперационного голодания;
– периоперационные аспекты, включая регионарную анестезию и неопиоидные анальгетики, баланс жидкости и поддержание нормальной температуры тела;
– продвижение стратегий послеоперационного восстановления, в т.ч. ранней мобилизации и надлежащей профилактики тромбоэмболических осложнений.
Предоперационный этап
Ключевая роль на предоперационном этапе помимо вовлеченности и заинтересованности пациенток отводится подробному информированию о плане предстоящего лечения. Консультирование следует начинать уже на первом приеме, обращая внимание на основные принципы ERAS и обсуждая ожидания больных. Индивидуальные памятки могут быть полезны для информирования пациенток о целях ERAS и для того, чтобы помочь им понять, какую активную роль они могут играть в процессе лечения и реабилитации. Предоперационная оценка рисков должна включать определение вредных привычек (употребление табака и алкоголя), избыточного веса и ожирения, анемии и других функциональных нарушений. Эти факторы следует учитывать при выборе подходящего предоперационного и послеоперационного ухода [3].
Цель предоперационного этапа ERAS состоит в том, чтобы пациентки получили энергию, необходимую организму для удовлетворения высоких метаболических потребностей, связанных с хирургическим вмешательством. Применение традиционного принципа хирургического голодания приводит к истощению запасов гликогена в печени, нарушению метаболизма глюкозы и повышению резистентности к инсулину, что отрицательно влияет на результаты периоперационного периода. В отличие от традиционных стратегий «ничего не принимать внутрь», ERAS позволяет избежать обезвоживания за счет сокращения периода голодания перед операцией и использования напитков со сложными углеводами у пациенток без диабета. Доказано, что такой подход снижает чувство жажды и тревожность перед операцией, что в конечном итоге сокращает продолжительность пребывания в стационаре и повышает удовлетворенность пациенток [3].
Периоперационный этап
Использование опиоидов в рамках оперативного вмешательства вызывает послеоперационную тошноту и рвоту, нарушение функции кишечника, задержку мобилизации, а также повышает риск поражения легких [5]. Все эти факторы в совокупности могут замедлить восстановление и негативно повлиять на восприятие пациентками хирургического вмешательства. Хотя в некоторых ситуациях для контроля послеоперационной боли целесообразно разумное применение опиоидов, эпидемия расстройств, связанных с их употреблением и незаконным распространением, привлекла особое внимание к разработке альтернативных, поэтапных и мультимодальных, неопиоидных стратегий обезболивания [6][7].
В качестве альтернативы введению опиоидов кеторолак проявил себя как эффективный препарат для купирования послеоперационной боли, не усиливающий послеоперационное кровотечение. Показано, что превентивные медикаментозные стратегии, в т.ч. назначение нестероидных противовоспалительных препаратов и ингибиторов циклооксигеназы-2, снижают общую потребность в наркотических средствах и улучшают общее состояние пациенток. Сокращение потребности в наркотических анальгетиках происходит за счет механизма действия, направленного на контроль воспаления и боли. Препараты указанных групп подавляют активность фермента циклооксигеназы, который участвует в синтезе простагландинов – ключевых медиаторов воспаления и боли. Уменьшение количества простагландинов снижает периферическую сенсибилизацию ноцицепторов, а это уменьшает восприятие боли, особенно в зонах повреждения тканей [6][8].
Немаловажным фактором является правильная работа анестезиологической бригады. Цели анестезиолога многочисленны: обеспечить гипноз, обезболивание и оптимальные хирургические условия, а также оптимизировать кровообращение, среднее артериальное давление и доставку кислорода – и все это с минимальными эффектами остаточной анестезии, быстрым нейрокогнитивным восстановлением и минимальными проявлениями тошноты и рвоты. Пропофол стал стандартным препаратом для индукции общей анестезии из-за быстрого начала действия, благоприятного противорвотного профиля и оптимальных сроков восстановления.
Общая анестезия может поддерживаться ингаляционной или тотальной внутривенной анестезией. В первом случае следует использовать ингаляционные средства короткого действия. Одним из распространенных современных ингаляционных анестетиков является севофлуран, а также появившийся в российской практике в 2012 г. десфлуран [9][10]. Данные препараты обладают во многом схожими свойствами, однако десфлуран обеспечивает более раннее восстановление когнитивных функций и сокращает время до экстубации (рис. 1).
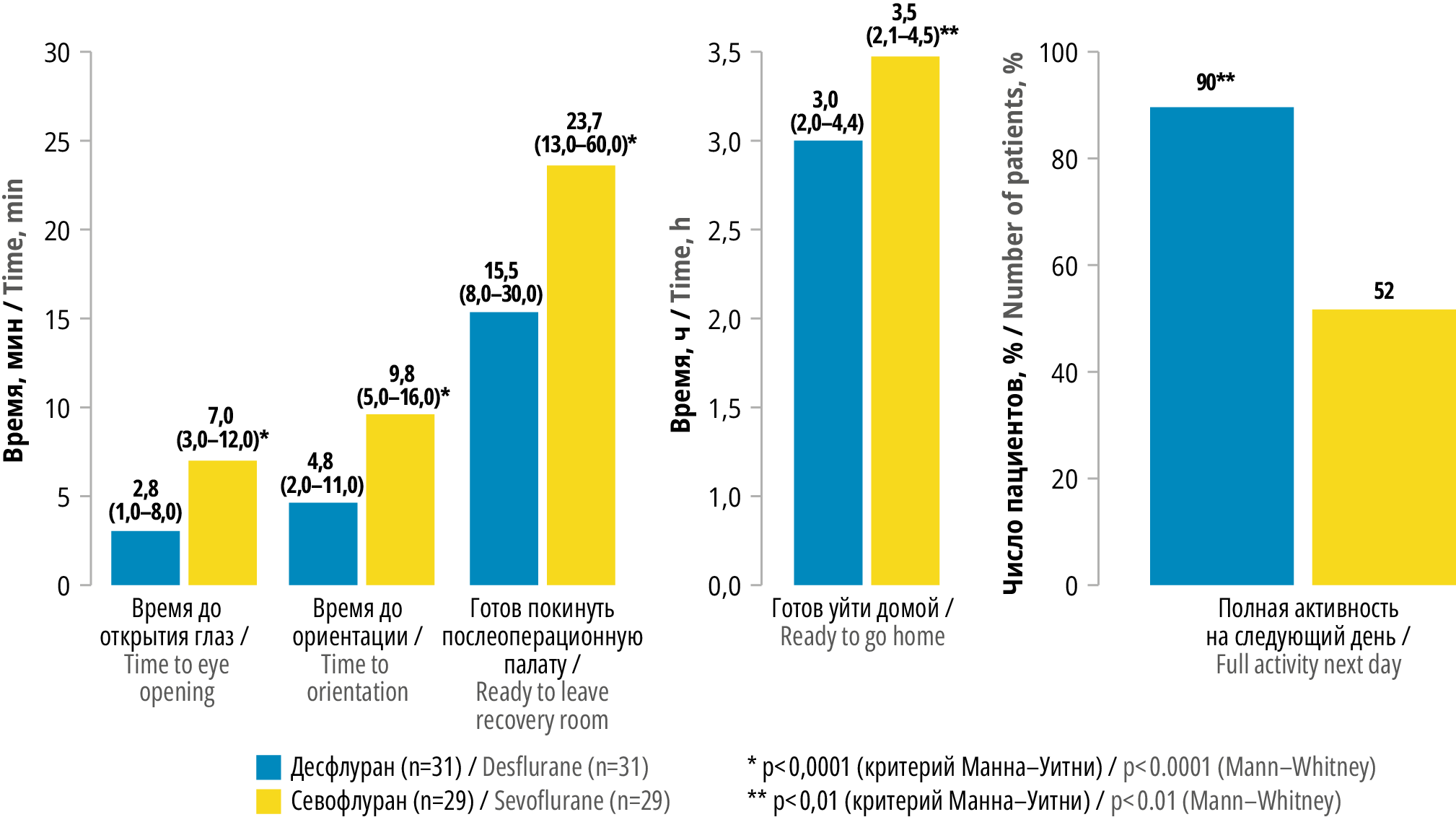
Рисунок 1. Сравнение действия препаратов севофлурана и десфлурана (составлено авторами по данным [9])
Figure 1. Comparison of the effect of sevoflurane and desflurane (compiled by the authors according to [9])
Непрерывные целевые контролируемые инфузии пропофола имеют дополнительное преимущество в снижении частоты послеоперационной тошноты и рвоты [9]. В комбинации с пропофолом можно применять несколько внутривенных анестетиков для обеспечения эффективного режима тотальной внутривенной анестезии – дексмедетомидин, кетамин и лидокаин. В дополнение к своим прямым седативно-обезболивающим свойствам дексмедетомидин также снижает потребность в опиоидах и минимальные уровни альвеолярной концентрации для ингаляционных анестетиков [9].
Тщательное соблюдение принципов интраоперационной эуволемии и профилактика гипотермии имеют большое значение, и для достижения этой цели необходимо тесное сотрудничество между анестезиологической и хирургической бригадами. Перегрузка жидкостью может привести к расстройству электролитного баланса, периферическим отекам и нарушению подвижности, задержке восстановления функции кишечника и застойным явлениям в легких, в то время как гиповолемия вызывает сокращение сердечного выброса и доставки кислорода. Более того, даже легкая гипотермия (снижение температуры тела на 1 °C) стимулирует выработку надпочечниками стероидов и катехоламинов и приводит к увеличению частоты раневых инфекций, сердечных аритмий и кровопотерь [11].
Послеоперационные компоненты восстановления
Послеоперационная ранняя ходьба (термин, имеющий разные определения, но обычно подразумевающий время, проведенное вне постели уже в день операции) является первоначальным этапом реабилитации. Мобилизация защищает от истощения, снижает риск тромбоэмболических осложнений, уменьшает резистентность к инсулину и в целом приводит к более короткому пребыванию в больнице [12]. Ранней ходьбе может способствовать предоперационное консультирование, а также эффективные поэтапные, мультимодальные схемы обезболивания, которые ограничивают использование системных опиатов.
У пациенток с риском венозных тромбоэмболических осложнений для более точной его оценки можно использовать шкалу Каприни (рис. 2). Независимо от риска, послеоперационная тромбопрофилактика у всех больных должна включать помимо ранней активизации прерывистую пневматическую компрессию и использование хорошо подобранных компрессионных чулок, а также низкомолекулярный гепарин (по показаниям) [13][14].
1 балл / 1 point | 2 балла / 2 points |
• Возраст 41–60 лет / Age 41–60 years old • Отек нижних конечностей / Lower limb edema • Варикозные вены / Varicose veins • Индекс массы тела >25 кг/м2 // Body mass index >25 kg/m2 • Малое хирургическое вмешательство / Minor surgery • Сепсис (давностью до 1 мес) / Sepsis (≤1 month prior) • Серьезное заболевание легких (в т.ч. пневмония давностью до 1 мес) / Serious lung disease (including pneumonia ≤1 month prior) • Прием оральных контрацептивов, гормонозаместительная терапия / Oral contraceptives use, hormone replacement therapy • Беременность и послеродовый период (до 1 мес) / Pregnancy and postpartum (up to 1 month) • В анамнезе: необъяснимые мертворождения, выкидыши (≥3), преждевременные роды с токсикозом или задержка внутриутробного развития / History of unexplained stillbirths, miscarriages (≥3), preterm labor with toxemia, or intrauterine growth retardation • Острый инфаркт миокарда / Acute myocardial infarction • Хроническая сердечная недостаточность (давностью до 1 мес) / Congestive heart failure (≤1 month prior) • Постельный режим у нехирургического пациента / • Воспалительные заболевания толстой кишки в анамнезе / Inflammatory diseases of the colon in the anamnesis • Большое хирургическое вмешательство в анамнезе (давностью до 1 мес) / History of major surgery (≤1 month prior) • Хроническая обструктивная болезнь легких / | • Возраст 61–74 года / Age 61–74 years old • Артроскопическая хирургия / Arthroscopic surgery • Злокачественное новообразование / Malignant neoplasm • Лапароскопическое вмешательство (более 45 мин) / Laparoscopic intervention (lasting more than 45 min) • Постельный режим более 72 ч / Bed rest for more than 72 h • Иммобилизация конечности (давностью до 1 мес) / Limb immobilization (≤1 month prior) • Катетеризация центральных вен / Central venous catheterization • Большая хирургия (длительностью более 45 мин) / Major surgery (lasting more than 45 min) |
3 балла / 3 points | |
• Возраст ≥75 лет / Age ≥75 years old • Личный анамнез тромбоэмболических осложнений / Personal history of thromboembolic complications • Семейный анамнез тромбоэмболических осложнений / Family history of thromboembolic complications • Мутация типа Лейден / Leiden mutation • Мутация протромбина 20210А / 20210 A prothrombin mutation • Гипергомоцистеинемия / Hyperhomocysteinemia • Гепарин-индуцированная тромбоцитопения / Heparin-induced thrombocytopenia • Повышенный уровень антител к кардиолипину / Elevated levels of anti-cardiolipin antibodies • Волчаночный антикоагулянт / Lupus anticoagulant • Другая врожденная или приобретенная тромбофилия / Other inherited or acquired thrombophilia | |
5 баллов / 5 points | |
Стратификация риска / Risk stratification • Низкий риск: 0–1 балл / Low risk: 0–1 point • Умеренный риск: 2 балла / Moderate risk: 2 points • Высокий риск: 3–4 балла / High risk: 3–4 points • Крайне высокий риск: ≥5 баллов / Very high risk: ≥5 points | • Инсульт (давностью до 1 мес) / Stroke (≤1 month prior) • Множественная травма (давностью до 1 мес) / Multiple trauma (≤1 month prior) • Эндопротезирование крупных суставов / Endoprosthetics of major joints • Перелом костей бедра и голени (давностью до 1 мес) / Fracture of the femur and tibia (≤1 month prior) • Травма спинного мозга / паралич (давностью до 1 мес) // Spinal cord injury / paralysis (≤1 month prior) |
Рисунок 2. Шкала оценки риска тромбоэмболических осложнений Каприни (составлено авторами по данным [13])
Figure 2. Caprini Risk Score for assessing the risk of thromboembolic complications (compiled by the authors according to [13])
Протоколы, в которых особое внимание уделяется быстрому возвращению к обычному пищевому рациону (в первые 24 ч) с использованием слабительных средств по мере необходимости, способствуют более раннему восстановлению функции кишечника. Послеоперационное пероральное потребление жидкости и пищи следует начинать в день операции, если это возможно. Внутривенное введение жидкостей редко требуется пациенткам, способным поддерживать их пероральное потребление, поэтому его необходимо прекратить в течение 24 ч после операции. В рацион питания можно добавить высококалорийные белковые напитки с целью обеспечения рационального поступления нутриентов во время наращивания перорального потребления. Если требуется продолжать внутривенное введение жидкостей, их общий объем в час не должен превышать 1,2 мл/кг во избежание перегрузки жидкостью. Предпочтительны сбалансированные кристаллоидные растворы, такие как лактат Рингера.
Выписка из больницы должна основываться на определенных критериях и включать оценку способности к передвижению, адекватного обезболивания с помощью пероральных анальгетиков и переносимости диеты. Необходимо предоставить пациентке письменную информацию, советы по восстановлению и контактную информацию для экстренных случаев.
Физиотерапия и массаж / Physiotherapy and massage
Реабилитация после выписки из стационара является неотъемлемой частью лечения. Она направлена на ускорение восстановления, минимизацию осложнений и улучшение физического и эмоционального состояния пациентки. Включение современных программ физиотерапии в реабилитацию позволяет добиться максимальной эффективности и обеспечить высокое качество жизни в послеоперационном периоде [15][16].
Комплексные программы включают лимфодренажный массаж, радиочастотную терапию, магнитотерапию и лазеротерапию, которые ускоряют заживление швов, уменьшают отеки и способствуют восстановлению чувствительности тканей [17].
Перед реконструктивно-пластическими операциями на тазовом дне рекомендована лечебная гимнастика (тренировка мышц тазового дна) с направленностью на укрепление периуретральных и перивагинальных мышц, анального сфинктера без подключения мышц живота, ягодиц и бедер в режиме многократного повторения и с увеличением продолжительности тонического сокращения мышц. Занятия проводятся 2–3 раза в день в течение 2–3 нед до операции [18].
Радиочастотная терапия представляет собой метод, который используется для стимуляции процессов восстановления тканей. Главным преимуществом такой технологии является ее способность оказывать прогревающий эффект, улучшая трофику тканей и устраняя воспаление без термического повреждения клеток. В реабилитации после гинекологических операций данный метод может применяться для следующих целей [19]:
– улучшение кровообращения (радиочастоты способствуют расширению кровеносных сосудов, увеличивая приток крови и кислорода к области операции, что ускоряет заживление);
– снижение боли и воспаления (метод помогает уменьшить воспалительные процессы, что особенно актуально после хирургических вмешательств);
– ускорение регенерации тканей (технология позволяет восстанавливать клетки и ткани, что играет ключевую роль в лечении и реабилитации);
– улучшение подвижности (за счет расслабления мышц и снятия спазмов радиочастотная терапия помогает пациенткам восстанавливать движение и функциональность);
– снижение рубцевания (использование метода может уменьшить образование грубых рубцов, обеспечивая более эстетичное заживление после операции).
Эффективность радиочастотной терапии в реабилитации после гинекологических операций была подтверждена множеством клинических исследований, что делает эту технологию ценным инструментом для послеоперационного восстановления.
Магнитно-лазерная терапия активно используется в реабилитации после пластических гинекологических операций благодаря ее противовоспалительному, анальгетическому и регенеративному эффектам. Методика включает использование низкоинтенсивного лазерного излучения в сочетании с магнитным полем, что способствует улучшению микроциркуляции, снятию отека и ускорению заживления тканей [20].
Низкоинтенсивная лазерная терапия уменьшает боль, воспаление и отеки благодаря улучшению лимфо- и кровотока, а магнитное поле усиливает эти эффекты. Данный метод применяется при реабилитации после операций, включая восстановление влагалищной стенки и коррекцию тазового пролапса, для улучшения функциональных и косметических результатов. Эффективность низкоуровневой лазерной терапии в пластической гинекологии подтверждена систематическими обзорами и метаанализами. Одним из положительных эффектов ее применения является уменьшение болевого синдрома и ускорение заживления мягких тканей благодаря стимуляции клеточного метаболизма и противовоспалительному действию [20].
Для индивидуального назначения магнитно-лазерной терапии важно учитывать состояние пациентки, противопоказания (онкология, кровотечения, острые инфекционные процессы) и рекомендации врача-реабилитолога.
ЗАКЛЮЧЕНИЕ / CONCLUSION
Реабилитация после пластических операций в гинекологии важна для достижения успешного результата хирургического вмешательства и сохранения качества жизни пациентки. Индивидуально разработанные программы восстановления способствуют не только ускорению заживления тканей, но и предупреждению возможных осложнений.
Правильно организованная реабилитация после гинекологических пластических операций позволяет минимизировать риск осложнений, ускорить процессы заживления и вернуть женщине полноценное качество жизни. Восстановительный период после таких вмешательств требует особого подхода, направленного на нормализацию функции органов малого таза, профилактику рубцовых изменений и спаечных процессов, а также обеспечение хорошего физического и эмоционального состояния пациентки.
Реабилитация играет важную роль в предотвращении таких осложнений, как воспалительные процессы, хронические боли, нарушение функции тазовых органов и рубцевание тканей, что может существенно повлиять на результат операции. Комплексные мероприятия, включающие физиотерапию, лечебную гимнастику и медикаментозную поддержку, способствуют быстрому восстановлению тканей, улучшению кровообращения в оперированной зоне и снижению отечности.
Помимо физического восстановления реабилитация оказывает значительное влияние на психологическое состояние пациентки, помогая ей справиться со стрессом, вызванным хирургическим вмешательством, и быстрее адаптироваться к изменениям в организме. Это особенно важно, поскольку пластические операции в гинекологии часто связаны с эмоциональным благополучием пациентки.
Таким образом, реабилитационные мероприятия, включающие физиотерапию, лечебную физкультуру, медикаментозную поддержку и консультации специалистов, являются обязательным этапом на пути к полному восстановлению. Комплексный подход к реабилитации позволяет пациентке быстрее вернуться к привычному образу жизни, улучшая ее физическое и психоэмоциональное состояние.
Список литературы
1. Liao L.M., Michala L., Creighton S.M. Labial surgery for well women: a review of the literature. BJOG. 2010; 117 (1): 20–5. https://doi.org/10.1111/j.1471-0528.2009.02426.x.
2. Goodman M.P. Female genital cosmetic and plastic surgery: a review. J Sex Med. 2011; 8 (6): 1813–25. https://doi.org/10.1111/j.1743-6109.2011.02254.x.
3. ACOG Committee Opinion No. 750: Perioperative pathways: enhanced recovery after surgery. Obstet Gynecol. 2018; 132 (3): e120–30. https://doi.org/10.1097/AOG.0000000000002818.
4. Ribero L., Santía M.C., Borchardt K., et al. Surgical site infection prevention bundle in gynecology oncology surgery: a key element in the implementation of an enhanced recovery after surgery (ERAS) program. Int J Gynecol Cancer. 2024; 34 (9): 1445–53. https://doi.org/10.1136/ijgc-2024-005423.
5. Кравченко Е.Н., Безнощенко Г.Б., Цыганкова О.Ю., Кропмаер К.П. Реабилитация после гинекологических операций в репродуктивном возрасте. Мать и дитя в Кузбассе. 2019; 3: 18–22.
6. Kehlet H. The stress response to surgery: release mechanisms and the modifying effect of pain relief. Acta Chir Scand Suppl. 1989; 550: 22–8.
7. Овечкин А.М. Послеоперационная боль и обезболивание: современное состояние проблемы. Медицина неотложных состояний. 2011; 6: 37.
8. Ашихмин Я.И., Драпкина О.М. Лечение болевого синдрома с позиции эффективности и безопасности. Эффективная фармакотерапия. 2011; 37: 38–43.
9. Mahmoud N.A., Rose D.J., Laurence A.S. Desflurane or sevoflurane for gynaecological day-case anaesthesia with spontaneous respiration? Anaesthesia. 2001; 56 (2): 171–4. https://doi.org/10.1046/j.1365-2044.2001.01528.x.
10. Губайдуллин Р.Р., Белоусов Д.Ю., Чеберда А.Е. Клинико-экономическая оценка использования ингаляционных анестетиков. Вестник анестезиологии и реаниматологии. 2017; 14 (5): 8–19. https://doi.org/10.21292/2078-5658-2017-14-5-8-19.
11. Yatabe T., Yokoyama M. Preoperative fluid management contributes to the prevention of intraoperative hypothermia. Masui. 2011; 60 (7): 824–9 (in Japanese).
12. Хусаинова И.И., Баялиева А.Ж., Браун М.К. Современные подходы к лечению послеоперационной боли в онкогинекологии. Вестник интенсивной терапии. 2017; 4: 13–8. https://doi.org/10.21320/1818-474X-2017-4-13-18.
13. Применение шкалы Каприни для профилактики тромботических осложнений у хирургических больных. Комментарий профессора Joseph A. Caprini, MD. Флебология сегодня. Бюллетень Национальной коллегии флебологов. 2023; 3 (1): 13–6.
14. Wilson S., Chen X., Cronin M., et al. Thrombosis prophylaxis in surgical patients using the Caprini Risk Score. Curr Probl Surg. 2022; 59 (11): 101221. https://doi.org/10.1016/j.cpsurg.2022.101221.
15. Шифман Е.М., Аполихина И.А., Маланова Т.Б и др. Немедикаментозная терапия в послеоперационном периоде в гинекологическом стационаре. Клинический протокол ФГБУ «НЦ АгиП». Акушерство и гинекология. 2012; 4-2 (Прил.): 24–34.
16. Nevola Teixeira L.F., Sandrin F. The role of the physiotherapy in the plastic surgery patients after oncological breast surgery. Gland Surg. 2014; 3 (1): 43–7. https://doi.org/10.3978/j.issn.2227-684X.2014.02.12.
17. Piasecki A., Ögren C., Thörn S.E., et al. High-frequency, high-intensity transcutaneous electrical nerve stimulation compared with opioids for pain relief after gynecological surgery: a systematic review and meta-analysis. Scand J Pain. 2023; 24 (1). https://doi.org/10.1515/sjpain-2023-0068.
18. Макарова М.Д., Лобачева Н.В., Гасанова Ю.Н. Классификация лечебной физкультуры и ее влияние на организм человека. Наука-2020. 2022; 7: 107–12.
19. Лебедева С.В., Теплюк Н.П., Новоселов В.С. Современные возможности высокочастотных токов радиоволнового диапазона в эстетической медицине. Российский журнал кожных и венерических болезней. 2019; 22 (5–6): 192–8.
20. Elawar A., Livache A., Patault S., Vila D. Combined photobiomodulation and static magnetic fields to reduce side effects from laser and radiofrequency treatments for dermatological conditions. J Clin Aesthet Dermatol. 2023; 16 (2): 24–8.
Об авторах
М. У. КарапетянРоссия
Карапетян Мария Унановна
пл. Минина и Пожарского, д. 10/1, Нижний Новгород 603005
Р. А. Тугушева
Россия
Тугушева Рената Аркадьевна
пл. Минина и Пожарского, д. 10/1, Нижний Новгород 603005
Рецензия
Для цитирования:
Карапетян М.У., Тугушева Р.А. Подходы к реабилитации после пластических операций. Реабилитология. 2025;3(1):29-35. https://doi.org/10.17749/2949-5873/rehabil.2025.36
For citation:
Karapetyan M.U., Tugusheva R.A. Approaches to plastic surgery rehabilitation. Journal of Medical Rehabilitation. 2025;3(1):29-35. (In Russ.) https://doi.org/10.17749/2949-5873/rehabil.2025.36






